Vous prenez un médicament pour votre cholestérol, votre tension artérielle ou votre cœur, et vous aimez boire un verre de jus de pamplemousse au petit-déjeuner ? Ce geste simple pourrait vous mettre en danger. Depuis 1989, les chercheurs savent que le jus de pamplemousse peut modifier radicalement la façon dont votre corps traite certains médicaments - parfois avec des conséquences mortelles.
Comment le jus de pamplemousse interfère avec vos médicaments
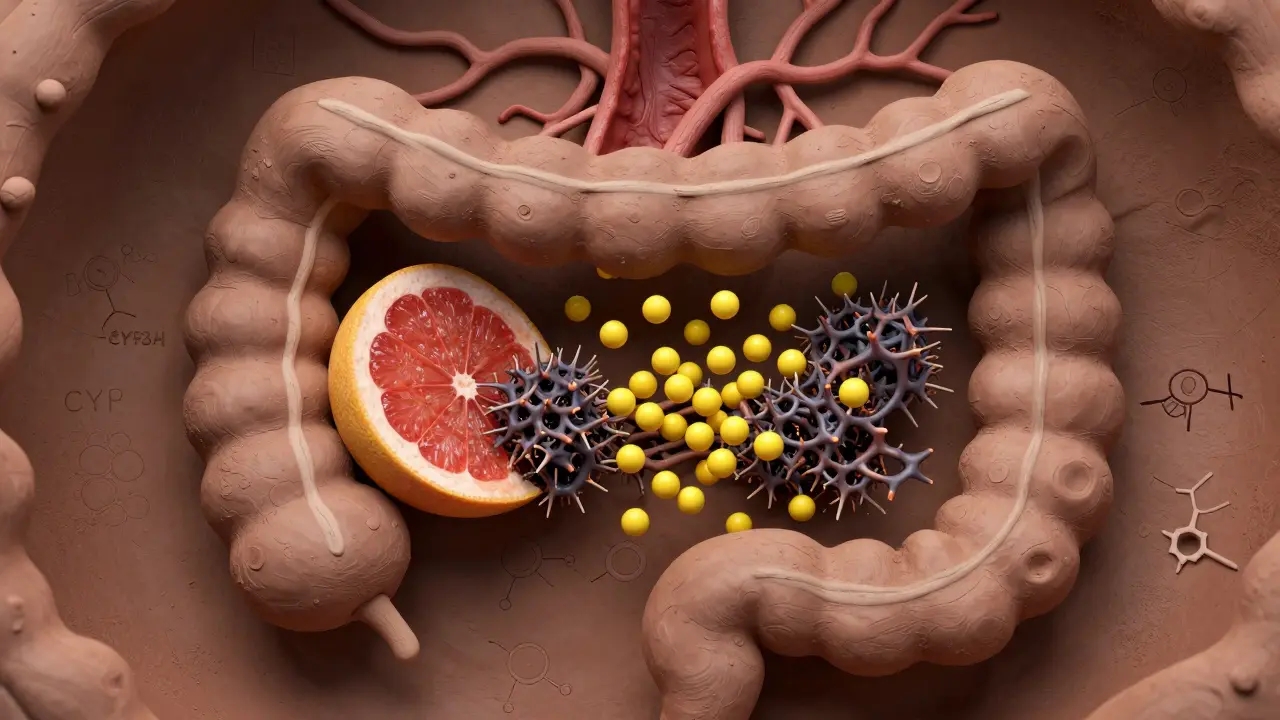
Le problème ne vient pas du sucre ou de l’acidité du jus. Il vient de molécules appelées furanocoumarines, présentes naturellement dans le pamplemousse, surtout dans les variétés blanches. Ces composés désactivent une enzyme clé dans votre intestin : le CYP3A4. Cette enzyme agit comme un filtre : elle décompose la plupart des médicaments pris par voie orale avant qu’ils n’atteignent votre circulation sanguine. Quand elle est bloquée, jusqu’à 5 à 8 fois plus de médicament entre dans votre sang que ce qui était prévu.
Le pire ? Ce n’est pas une interaction temporaire. Une seule tasse de 200 ml de jus de pamplemousse peut inhiber cette enzyme pendant 24 à 72 heures. Même si vous prenez votre médicament le soir et que vous buvez votre jus le matin, le risque persiste. Votre corps doit fabriquer de nouvelles enzymes pour retrouver son fonctionnement normal - ce qui prend plusieurs jours.
Quels médicaments sont concernés ?
Plus de 85 médicaments courants en Amérique du Nord interagissent avec le pamplemousse. Parmi eux, certains sont particulièrement dangereux.
- Statines : Le simvastatin (Zocor) est l’un des plus à risque. Un verre de jus par jour peut tripler la concentration du médicament dans le sang, augmentant le risque de dégradation musculaire (rhabdomyolyse), une complication rare mais potentiellement fatale. L’atorvastatin (Lipitor) est moins affectée, mais pas sans risque. En revanche, la pravastatine et la rosuvastatine ne présentent presque aucune interaction.
- Antihypertenseurs : Le felodipine (Plendil) voit sa concentration augmenter jusqu’à cinq fois. Le nifedipine (Procardia) aussi. Mais l’amlodipine (Norvasc), elle, reste stable. Ce n’est pas une question de marque, mais de structure chimique.
- Immunosuppresseurs : Le ciclosporine (Neoral), utilisé après une greffe, peut atteindre des niveaux 50 à 60 % plus élevés, augmentant le risque de lésions rénales.
- Antiarythmiques : L’amiodarone (Cordarone) voit sa concentration augmenter de 30 à 40 %, ce qui peut déclencher des battements cardiaques dangereux.
En revanche, certains médicaments comme le trazodone (Desyrel) ou le zolpidem (Ambien) ne semblent pas être affectés. Mais ne supposez pas que votre médicament est en sécurité - sauf si un professionnel de santé vous l’a confirmé.
Les fruits qui font pareil - et ceux qui ne posent pas problème
Le pamplemousse n’est pas le seul coupable. Les oranges amères (Seville oranges), utilisées pour faire la marmelade, contiennent aussi des furanocoumarines. Le pamplemousse rose, le pamplemousse rouge, et même les pamplemousses bio ou pressées à la main sont tout aussi dangereux. En fait, le jus frais est souvent plus puissant que le jus pasteurisé, car les processus de chauffe n’éliminent pas complètement les furanocoumarines.
En revanche, les oranges douces, les citrons, les limes et les mandarines ne contiennent pas ces molécules. Vous pouvez les consommer sans risque - même si vous prenez un médicament à risque.
Qui est le plus à risque ?
Les personnes âgées de 65 ans et plus sont particulièrement vulnérables. Environ 40 % des consommateurs de pamplemousse aux États-Unis sont dans cette tranche d’âge, et ils prennent en moyenne entre 3 et 5 médicaments par jour - souvent des statines ou des antihypertenseurs. Leur foie et leurs reins éliminent moins efficacement les médicaments, ce qui amplifie le risque d’accumulation.
Il n’y a pas de test pour savoir si vous êtes plus sensible que les autres. Certains patients voient leur taux de médicament augmenter de 8 fois avec un seul verre de jus, tandis que d’autres ne voient aucun changement. Cette variabilité dépend de facteurs génétiques, de la quantité d’enzyme CYP3A4 présente dans votre intestin - et personne ne peut la mesurer en pratique.
Que faire si vous prenez un médicament à risque ?
La règle la plus simple et la plus sûre : évitez complètement le jus de pamplemousse, les pamplemousses entiers et les produits à base d’oranges amères pendant toute la durée de votre traitement.
Si vous avez déjà bu un verre de jus et que vous venez de prendre votre médicament, ne paniquez pas. Mais ne recommencez pas. Informez votre médecin ou votre pharmacien. Ils peuvent vérifier si votre médicament est à risque et, si nécessaire, vous proposer une alternative plus sûre.
Par exemple :
- Si vous prenez du simvastatin, demandez à votre médecin si vous pouvez passer à la pravastatine ou à la rosuvastatine.
- Si vous prenez du ciclosporine, une substitution par le tacrolimus peut être envisagée - il est moins dépendant du CYP3A4.
- Si vous prenez du felodipine, l’amlodipine est une option plus sûre.
Ne changez jamais de médicament sans consulter un professionnel. Mais n’hésitez pas à poser la question : « Est-ce que ce médicament interagit avec le pamplemousse ? »

Le rôle des pharmaciens et des fabricants
Depuis 2014, la FDA oblige les fabricants à inclure un avertissement sur le jus de pamplemousse dans les notices des médicaments concernés. Sur les 85 médicaments concernés, 76 % contiennent désormais un avertissement explicite : « Évitez le jus de pamplemousse. »
Les pharmaciens en France et ailleurs vérifient systématiquement les interactions lors de la délivrance. Une étude de 2021 montre que 89 % des pharmaciens en milieu communautaire posent la question aux patients. Pourtant, seulement 38 % des patients se souviennent avoir été avertis - ce qui signifie que beaucoup d’entre vous pourraient être exposés sans le savoir.
Et les nouvelles variétés de pamplemousse sans danger ?
Des chercheurs de l’USDA ont utilisé la technologie CRISPR pour créer des pamplemousses avec 90 % moins de furanocoumarines. Ces variétés ont passé les premiers tests de sécurité en octobre 2023. C’est une avancée prometteuse, mais elles ne sont pas encore disponibles sur le marché. Pour l’instant, ne comptez pas sur un « jus sûr » - même si la bouteille dit « bio » ou « naturel ».
En résumé : ce qu’il faut retenir
- Le jus de pamplemousse bloque une enzyme intestinale (CYP3A4) qui décompose de nombreux médicaments.
- Un seul verre peut augmenter la concentration d’un médicament jusqu’à 8 fois, avec des risques graves : insuffisance rénale, dégradation musculaire, arythmies, voire décès.
- Les statines (simvastatin), les antihypertenseurs (felodipine, nifedipine) et les immunosuppresseurs (ciclosporine) sont les plus à risque.
- Les oranges douces, les citrons et les limes sont sans danger.
- Le risque dure jusqu’à 72 heures après la consommation - pas seulement au moment de la prise du médicament.
- Si vous prenez un médicament, demandez à votre médecin ou pharmacien : « Est-ce qu’il interagit avec le pamplemousse ? »
- Quand le risque est élevé, la seule solution sûre est d’éviter complètement le jus et les fruits pendant toute la durée du traitement.
Vous ne prenez pas un médicament pour le plaisir. Vous le prenez pour rester en vie. Ne mettez pas en danger ce que vous avez construit pour une tasse de jus au petit-déjeuner.
Le jus de pamplemousse peut-il interagir avec les médicaments pris par voie intraveineuse ?
Non. L’interaction ne concerne que les médicaments pris par voie orale. Le jus de pamplemousse agit sur l’enzyme CYP3A4 dans l’intestin, avant que le médicament n’entre dans le sang. Si un médicament est administré par injection (intraveineuse, intramusculaire ou sous-cutanée), il passe directement dans la circulation sanguine sans passer par l’intestin. Donc, pas de risque d’interaction avec le jus de pamplemousse.
Puis-je boire du jus de pamplemousse si je prends un médicament une fois par semaine ?
Non. Même si vous prenez votre médicament une fois par semaine, le jus de pamplemousse peut bloquer l’enzyme CYP3A4 pendant 24 à 72 heures. Si vous buvez du jus un jour, et que vous prenez votre médicament le lendemain, le risque est toujours présent. La durée d’effet est plus longue que la fréquence de prise du médicament. La seule approche sûre est d’éviter le jus pendant toute la durée du traitement, quel que soit le schéma posologique.
Les produits à base de pamplemousse (sorbet, confiture, arômes) sont-ils aussi dangereux ?
Oui. Tous les produits contenant du pamplemousse - même en petites quantités - peuvent contenir des furanocoumarines. Cela inclut les sorbets, les confitures, les boissons aromatisées, les sirops et même certains compléments alimentaires. Si la liste des ingrédients mentionne « jus de pamplemousse », « extrait de pamplemousse » ou « arôme naturel de pamplemousse », évitez-le. Les arômes synthétiques, en revanche, ne contiennent pas ces molécules et sont sans danger.
Et si je bois seulement un petit verre de jus de pamplemousse une fois par mois ?
Même une petite quantité une fois par mois peut être dangereuse. Les études montrent qu’un verre de 200 ml (une tasse) est suffisant pour inhiber l’enzyme CYP3A4 pendant plusieurs jours. Il n’y a pas de seuil « sûr ». Pour les médicaments à forte toxicité (comme le simvastatin ou le ciclosporine), même une seule interaction peut provoquer une réaction grave. La recommandation des autorités sanitaires est claire : évitez complètement. Pas de « juste un peu ».
Les médicaments en vente libre (comme l’ibuprofène ou les antihistaminiques) sont-ils concernés ?
Certains oui. L’ibuprofène n’est pas concerné, car il n’est pas métabolisé par CYP3A4. Mais certains antihistaminiques comme la fexofenadine (Allegra) le sont - le jus de pamplemousse réduit leur absorption, ce qui les rend moins efficaces. D’autres médicaments en vente libre, comme certains somnifères ou antalgiques combinés, peuvent aussi être affectés. Toujours vérifier la notice ou demander à votre pharmacien. Ne sous-estimez jamais les médicaments sans ordonnance.





Élaine Bégin
décembre 28, 2025 AT 06:57Je viens de jeter mon jus de pamplemousse à la poubelle. Après avoir lu ça, j’ai l’impression d’avoir fait une bêtise pendant 5 ans. Merci pour le rappel brutal mais nécessaire. 🙌
Jean-François Bernet
décembre 28, 2025 AT 18:05Oh mon Dieu, vous avez tous lu la notice ?! Moi j’ai pris du Lipitor pendant 3 ans avec du jus de pamplemousse tous les matins… et je suis toujours en vie, donc peut-être que c’est un mythe ?! 😅
Cassandra Hans
décembre 29, 2025 AT 18:14Non, ce n’est pas un mythe… et votre « je suis encore en vie » ne prouve rien. La rhabdomyolyse, c’est une mort silencieuse. Vous avez eu de la chance, pas de bon sens. Et puis, vous avez vu la partie sur les enzymes qui mettent 72h à se régénérer ? Vous avez peut-être déjà endommagé vos reins sans le savoir…
Caroline Vignal
décembre 31, 2025 AT 03:29STOP. Juste STOP. Vous ne jouez pas à la roulette russe avec votre corps. Si un médicament peut vous tuer avec un verre de jus, ÉVITEZ LE JUS. Point. Fin de l’histoire. 🚫🍊
Sandrine Hennequin
janvier 1, 2026 AT 09:26J’ai un papa de 72 ans qui prend de la simvastatine et du felodipine. J’ai lu cet article et je lui ai imposé un changement de régime. Il a pleuré parce qu’il adorait son jus… mais il a compris. Maintenant, il boit du citron pressé et il est en forme. Ce n’est pas juste un conseil médical, c’est un acte d’amour. Ne sous-estimez pas ce que vous pouvez faire pour vos proches.
Chantal Mees
janvier 3, 2026 AT 00:34Il convient de souligner que l’interaction pharmacologique décrite ici repose sur une inhibition irréversible de l’isoforme enzymatique CYP3A4, ce qui implique une dégradation non seulement de la biodisponibilité, mais également de la clairance hépatique. Il est donc impératif de consulter un pharmacien avant toute modification alimentaire.
Anne Ramos
janvier 3, 2026 AT 06:57Je suis d’accord avec tout ce qui a été dit, mais j’aimerais ajouter qu’en France, les pharmaciens sont formidables pour ça… j’ai demandé à mon pharmacien de vérifier mes médicaments, et il m’a fait une fiche personnalisée avec tous les fruits à éviter. C’était super rassurant. On devrait en parler plus souvent ! 🌿
Elise Alber
janvier 4, 2026 AT 12:42Les furanocoumarines, en tant qu’inhibiteurs irréversibles du CYP3A4, présentent un profil pharmacocinétique particulièrement préoccupant chez les patients polypharmaciés âgés, notamment en raison de la diminution de la fonction rénale et de la réduction du volume de distribution. La dose critique est estimée à 200 ml de jus, mais la variabilité interindividuelle est élevée.
james albery
janvier 6, 2026 AT 11:02Je suis médecin. J’ai vu deux patients en urgence avec une rhabdomyolyse à cause du jus de pamplemousse. L’un est mort. L’autre a perdu 40 % de sa masse musculaire. Vous ne savez pas ce que vous faites. Arrêtez de jouer avec votre santé. C’est pas un truc à prendre à la légère.
Adrien Crouzet
janvier 8, 2026 AT 02:07Je prends de la rosuvastatine et je bois du jus de pamplemousse. J’ai demandé à mon médecin, il a dit que c’était sans risque. Donc… si votre médicament est sûr, pas besoin de paniquer. Mais vérifiez toujours. C’est juste bon sens.
Suzanne Brouillette
janvier 9, 2026 AT 07:26Je viens de partager cet article avec ma mère qui prend du ciclosporine après sa greffe 💕 Merci pour ce guide clair ! J’ai aussi supprimé tous les sorbets à l’orange amère du frigo… on va se tourner vers les mandarines 🍊💛
Jérémy Dabel
janvier 9, 2026 AT 16:08attends donc… les arômes synthétiques sont ok ? j’ai un soda au pamplemousse que j’adore… il dit ‘arôme naturel’… c’est mauvais ? ou c’est juste les jus frais ? j’ai un peu la tête en l’air là