Comprendre les trois formes principales de psoriasis
Le psoriasis n’est pas une seule maladie. C’est un groupe de troubles cutanés chroniques, tous liés à une réaction immunitaire erronée. Les trois formes les plus courantes sont le psoriasis en plaques, le psoriasis guttate et les formes systémiques qui touchent tout l’organisme. Ensemble, elles concernent plus de 125 millions de personnes dans le monde.
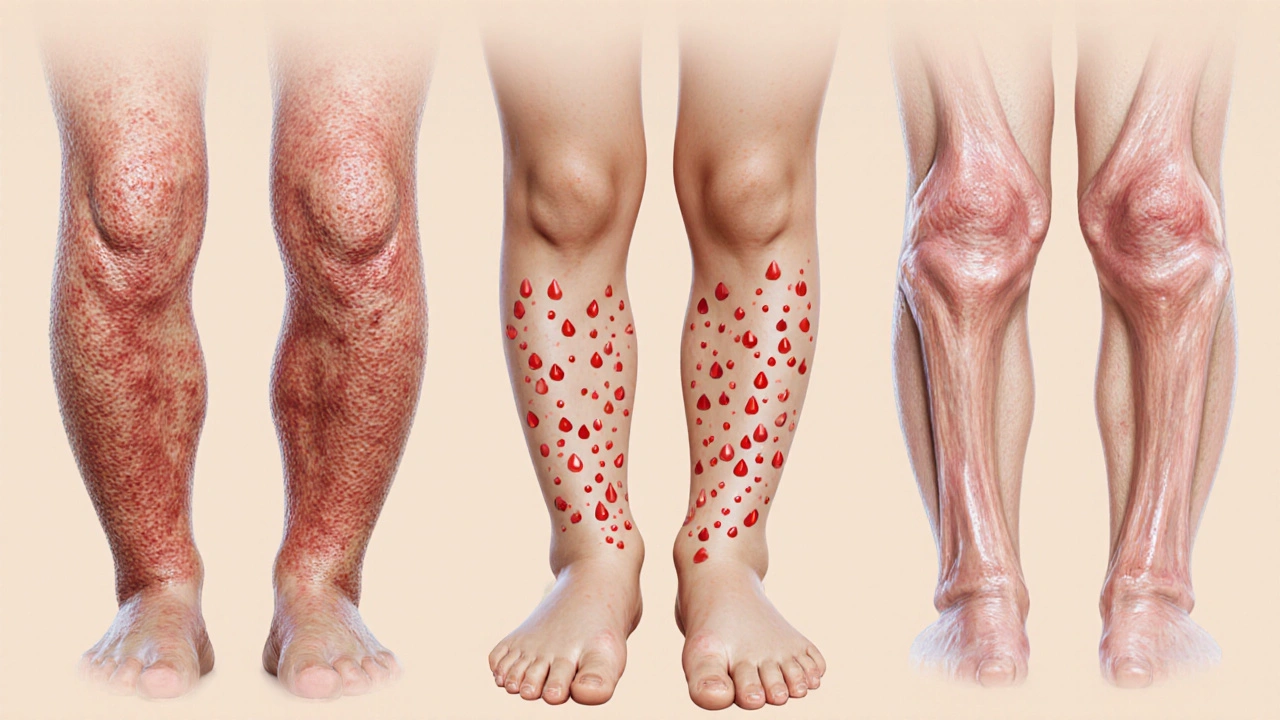
Le psoriasis en plaques, qui représente 80 à 90 % des cas, se manifeste par des lésions épaisses, rouges, recouvertes de squames blanches. On les voit souvent sur les coudes, les genoux, le cuir chevelu et le bas du dos. Ce type est chronique, avec des poussées et des périodes de rémission. Le psoriasis guttate, lui, apparaît soudainement, souvent après une infection comme un mal de gorge. Il ressemble à de petites gouttes rouges, réparties sur le tronc et les membres. Il touche 8 à 10 % des patients, surtout les enfants et les jeunes adultes.
Les formes systémiques, comme le psoriasis pustuleux généralisé ou le psoriasis arthropathique, vont au-delà de la peau. Elles impliquent des articulations, parfois les ongles, et peuvent être liées à des maladies comme le diabète, l’hypertension ou les problèmes cardiaques. Près de 30 % des personnes atteintes de psoriasis développent une arthrite psoriasique. Ce n’est pas juste une question de peau - c’est une maladie inflammatoire qui affecte tout le corps.
Les traitements topicaux : pour les cas légers et modérés
Pour les patients avec moins de 5 % de la peau affectée, les traitements locaux restent la première ligne. Ils sont simples, peu coûteux, et efficaces si bien utilisés. Les plus courants sont les corticoïdes topiques, les dérivés de la vitamine D comme le calcipotriol, et les nouveaux agents comme le tapinarof.
Les corticoïdes, en crème ou en lotion, réduisent rapidement l’inflammation et les démangeaisons. Mais ils ne doivent pas être utilisés sur le long terme, surtout sur le visage ou les plis, car ils peuvent affaiblir la peau. Le calcipotriol, lui, agit en ralentissant la croissance excessive des cellules cutanées. Associé à un corticoïde (comme dans la crème calcipotriol/bétaméthasone), il atteint jusqu’à 70 % d’amélioration en 8 semaines. Pour les zones sensibles comme les organes génitaux, une mousse à 0,005 % est recommandée - elle a un taux de réussite de 89 %.
Le tapinarof, un traitement récent, agit sur les voies inflammatoires sans être un corticoïde. En 12 semaines, 35 % des patients voient une amélioration de 75 % de leurs lésions. Il est particulièrement utile pour les personnes qui veulent éviter les effets secondaires des stéroïdes. L’important ? Appliquer les produits régulièrement. Une étude montre que l’adhésion passe de 30 % à 75 % quand les patients regardent des vidéos explicatives sur la bonne technique d’application.
Les traitements systémiques oraux : quand la peau est plus touchée
Quand les lésions couvrent plus de 5 à 10 % du corps, ou quand les traitements locaux ne suffisent plus, on passe aux médicaments pris par voie orale. Ce sont des traitements plus puissants, mais aussi plus risqués. Les plus anciens sont le méthotrexate, la ciclosporine et l’acitretine.
Le méthotrexate, pris une fois par semaine, améliore 50 à 60 % des patients en 16 semaines. Il est bon marché, mais il faut surveiller le foie et la fonction sanguine. La ciclosporine agit plus vite - 60 à 70 % d’amélioration en 12 semaines - mais elle peut endommager les reins si elle est prise trop longtemps. L’acitretine, un dérivé de la vitamine A, est efficace pour les formes pustuleuses ou les ongles, mais elle est contre-indiquée chez les femmes enceintes.
Les nouveaux traitements oraux, comme l’apremilast et la deucravacitinib, sont plus ciblés. L’apremilast, pris deux fois par jour, améliore 33 % des patients. Il est plus sûr pour les reins et le foie, mais il peut causer des diarrhées ou des maux de tête. La deucravacitinib, prise une fois par jour, est plus efficace : 59 % des patients atteignent 75 % de nettoyage de la peau en 16 semaines. Elle bloque une enzyme spécifique (TYK2) dans la voie inflammatoire, ce qui la rend plus précise que les anciens médicaments.

Les biologiques : l’ère de la médecine de précision
Les biologiques sont des médicaments injectables ou perfusés qui ciblent des molécules spécifiques du système immunitaire. Ils sont réservés aux formes modérées à sévères, surtout quand les traitements oraux ont échoué. Leur efficacité est nettement supérieure : jusqu’à 90 % de nettoyage de la peau chez certains patients.
Il existe trois grandes familles : les inhibiteurs de TNF-α, d’IL-17 et d’IL-23. Les inhibiteurs de TNF-α comme l’adalimumab ont été les premiers. Ils réduisent 78 % des lésions en 16 semaines. Mais ils augmentent le risque d’infections et ne sont pas recommandés si vous avez une maladie intestinale comme la maladie de Crohn.
Les inhibiteurs d’IL-17, comme le secukinumab, agissent plus vite. Ils peuvent nettoyer 79 % des plaques en 16 semaines. Mais ils ne sont pas conseillés pour les patients avec des problèmes intestinaux - ils peuvent les aggraver.
Les inhibiteurs d’IL-23, comme le guselkumab, le risankizumab et le tildrakizumab, sont aujourd’hui les plus efficaces. Le guselkumab, par exemple, atteint 84 % de nettoyage complet (PASI 90) en 16 semaines. Et il ne faut l’injecter que toutes les 8 semaines après les deux premières doses. C’est plus pratique, et les études montrent qu’il reste efficace pendant plus de 6 ans. En plus, il est particulièrement bon pour les psoriasis du cuir chevelu et des ongles - deux zones souvent négligées.
Choisir le bon traitement : ce que disent les experts
Il n’y a pas de traitement unique pour tout le monde. La clé, c’est la personnalisation. Certains patients répondent bien à l’IL-17, d’autres à l’IL-23. Des chercheurs comme le Dr Michel Gilliet expliquent qu’il existe des « endotypes » : des sous-types de psoriasis basés sur l’activité immunitaire. 75 % des cas sont de type Th17, ce qui explique pourquoi les biologiques ciblant cette voie marchent si bien. Mais 20 à 25 % des patients ne répondent pas - parce qu’ils ont un autre type d’inflammation, lié aux interférons de type I.
Cela signifie que si un traitement ne fonctionne pas, il ne faut pas simplement essayer un autre biologique au hasard. Il faut analyser pourquoi. Certains dermatologues utilisent désormais des tests génétiques pour identifier le bon ciblage. Le Dr Diamant Thaci prédit que les traitements oraux comme les peptides ciblant l’IL-23 seront disponibles d’ici 5 ans. Ce sera une révolution : l’efficacité d’une injection, sans aiguille.
Les experts recommandent aussi de traiter tôt. Plus on attend, plus les lésions deviennent résistantes. Dans les essais comme le GUIDE, les patients qui ont reçu guselkumab dès le début ont pu arrêter le traitement après 1 à 2 ans sans rechute. Cela suggère qu’une intervention précoce pourrait, un jour, changer le psoriasis de maladie chronique en maladie traitable à durée limitée.
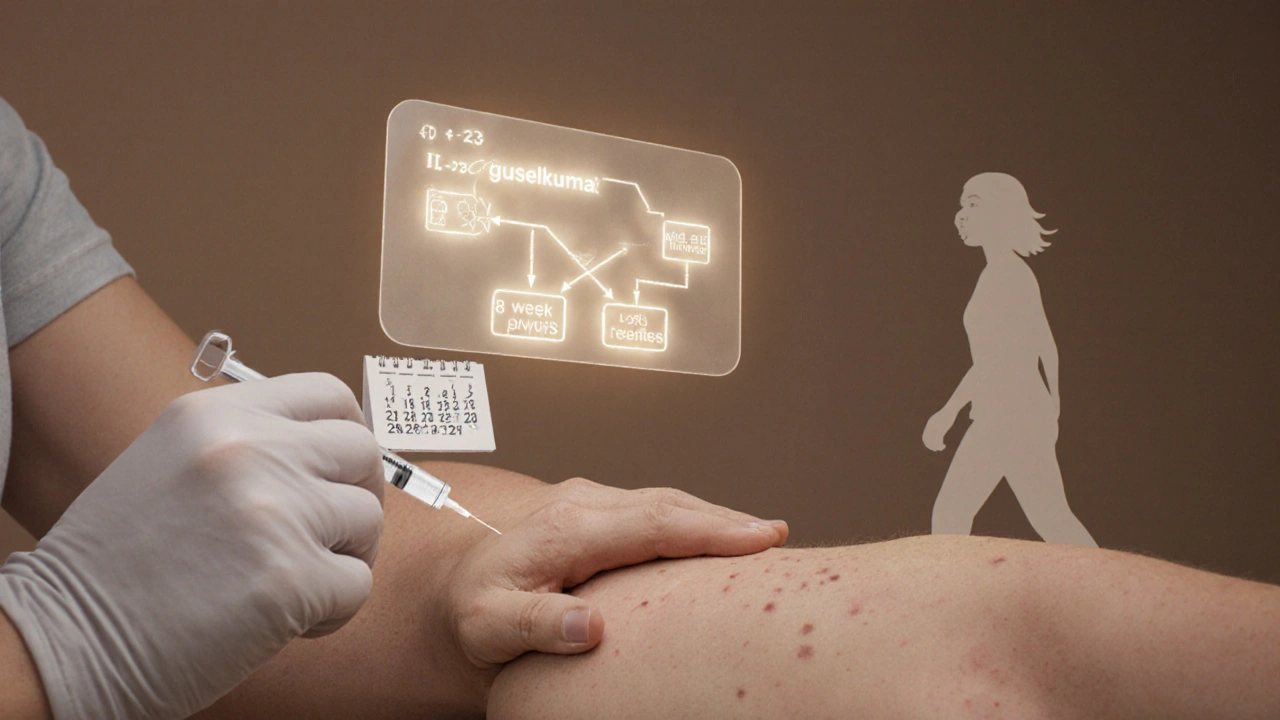
Cout, accès et réalité du terrain
Les biologiques sont efficaces, mais chers. Le guselkumab coûte environ 34 200 $ par an aux États-Unis, le secukinumab 32 800 $. En France, la couverture sociale est plus généreuse, mais les patients doivent encore passer par des procédures d’autorisation. En moyenne, il faut 4 à 6 semaines pour obtenir l’approbation de la sécurité sociale. Les programmes d’aide des laboratoires permettent à 85 % des patients assurés de payer entre 0 et 150 $ par mois.
Les patients sur les forums comme Reddit ou Psoriasis Foundation partagent des expériences réelles. Certains disent que le guselkumab leur a changé la vie : « J’ai 95 % de ma peau nettoyée, et je n’ai qu’une injection tous les deux mois. » D’autres dénoncent les délais : « J’ai attendu 4 mois pour que secukinumab agisse - j’avais un entretien d’embauche dans deux semaines. »
Les nouveaux traitements comme l’ebdarokimab ou le vunakizumab sont en approbation. Le vunakizumab a montré 86 % de PASI 90 en 16 semaines. L’ebdarokimab, lui, a aidé 80 % des patients atteints de psoriasis pustuleux. Ce sont des espoirs pour ceux qui n’ont pas répondu aux traitements actuels.
Comment vivre avec le psoriasis au quotidien
Le traitement est une partie de la réponse. L’autre, c’est le mode de vie. Les patients qui utilisent un humidificateur en hiver, qui évitent le stress, et qui appliquent des émollients après la douche voient moins de poussées. Pour les plaques résistantes, certains appliquent le corticoïde sous un film plastique - une technique appelée « occlusion » - qui augmente l’absorption.
Les ongles psoriasiques peuvent être traités par des injections locales de triamcinolone. Cela réduit les creux et les déformations chez 75 % des patients en 12 semaines. Pour le cuir chevelu, les shampoings à base de goudron ou de salicylate aident, mais les mousses à base de corticoïdes ou de calcipotriol sont plus efficaces.
Le soutien psychologique est aussi crucial. Le psoriasis n’est pas seulement une maladie de peau - c’est une maladie de l’estime de soi. Les groupes de soutien, les applications de suivi et les consultations télémedicales (comme le réseau Dermatology Telehealth Network) aident les patients à ne pas se sentir seuls.
Que réserve l’avenir ?
Les prochaines années vont changer la donne. Les traitements oraux ciblés, les nouveaux topicaux agissant sur le métabolisme cellulaire, et les thérapies géniques sont en développement. D’ici 2030, les inhibiteurs d’IL-23 pourraient devenir la première ligne pour 70 à 80 % des patients modérés à sévères.
Le vrai progrès ne sera pas seulement dans les molécules, mais dans la précision. Le psoriasis n’est plus une maladie à traiter par essai-erreur. Il est une maladie à comprendre, à classifier, et à cibler. Ce que les patients veulent, ce n’est pas juste moins de plaques. C’est de retrouver une peau normale, sans médicament à vie. Et les données montrent que c’est possible - pour certains, déjà.
Quelle est la différence entre le psoriasis en plaques et le psoriasis guttate ?
Le psoriasis en plaques se caractérise par des lésions épaisses, rouges et recouvertes de squames blanches, souvent sur les coudes, les genoux ou le cuir chevelu. Il est chronique et représente 80 à 90 % des cas. Le psoriasis guttate, lui, apparaît soudainement après une infection, comme un mal de gorge. Il se manifeste par de petites lésions en forme de gouttes, réparties sur le tronc et les bras. Il est plus fréquent chez les enfants et les jeunes adultes, et peut disparaître après quelques semaines ou évoluer vers un psoriasis en plaques.
Les biologiques sont-ils dangereux ?
Les biologiques réduisent l’inflammation en bloquant des molécules spécifiques du système immunitaire. Cela augmente légèrement le risque d’infections, comme les infections pulmonaires ou la tuberculose. Avant de commencer, on fait un dépistage. Les inhibiteurs d’IL-17 peuvent aggraver les maladies intestinales comme la maladie de Crohn. Les inhibiteurs d’IL-23, en revanche, sont plus sûrs pour les intestins. Le suivi régulier avec un dermatologue permet de détecter et gérer ces risques rapidement.
Pourquoi certains traitements ne marchent pas ?
Le psoriasis n’est pas une seule maladie. Il existe des sous-types, appelés « endotypes », basés sur l’activité immunitaire. 75 % des cas sont de type Th17, ce qui explique pourquoi les traitements ciblant cette voie (IL-17, IL-23) marchent bien. Mais 20 à 25 % des patients ont un autre type d’inflammation - souvent lié aux interférons de type I. Pour eux, les biologiques classiques ne fonctionnent pas. Il faut alors changer de stratégie, parfois en testant un nouveau médicament ou en utilisant des analyses génétiques pour mieux cibler.
Combien de temps faut-il pour voir un résultat avec un biologique ?
Cela dépend du type de biologique. Les inhibiteurs d’IL-17, comme le secukinumab, commencent à agir en 2 semaines. Les inhibiteurs d’IL-23, comme le guselkumab, montrent des améliorations visibles en 4 semaines. Les inhibiteurs de TNF-α, comme l’adalimumab, prennent plus de temps - 8 à 12 semaines pour un effet significatif. Le plus important : ne pas arrêter le traitement trop tôt. La plupart des patients atteignent leur meilleur résultat entre 12 et 16 semaines.
Le psoriasis peut-il disparaître complètement ?
Aujourd’hui, on parle de « rémission durable » plutôt que de guérison. Mais des études récentes montrent que certains patients, après un traitement précoce et puissant (comme le guselkumab), peuvent arrêter leur traitement pendant plusieurs années sans rechute. Dans l’essai GUIDE, 30 % des patients en rémission complète ont pu arrêter le traitement après 1 à 2 ans. Ce n’est pas encore possible pour tout le monde, mais c’est un progrès majeur. L’objectif n’est plus seulement de contrôler les lésions - c’est de les éliminer, et de ne plus avoir besoin de médicaments.





Geneviève Martin
novembre 25, 2025 AT 12:18Je trouve fascinant que le psoriasis ne soit pas juste une question de peau, mais un reflet de tout l’organisme qui se rebelle. C’est comme si notre corps criait dans un langage qu’on a oublié d’écouter. Les traitements modernes sont impressionnants, mais je me demande si on ne devrait pas commencer par rééquilibrer le mode de vie avant d’attaquer avec des molécules puissantes. La peau, c’est le miroir de l’âme - ou du moins, de l’intérieur qui crie trop fort.
Je connais quelqu’un qui a guéri ses plaques en changeant son alimentation, en méditant, et en arrêtant le stress chronique. Pas de biologiques, pas de corticoïdes. Juste du calme. Et pourtant, on passe à côté de ça dans les hôpitaux. On traite les symptômes, pas la racine. Peut-être que la médecine du futur ne sera pas plus chimique, mais plus… humaine.
Je ne dis pas qu’il faut rejeter les médicaments. Je dis qu’on devrait les utiliser comme un dernier recours, pas comme la première solution. Parce que quand tu as 30 ans et que tu dois te faire piquer tous les deux mois pour ne pas avoir l’air d’un zombie, tu commences à te demander : est-ce que je vis, ou juste que je n’ai pas encore disparu ?
Flore Borgias
novembre 26, 2025 AT 07:33Le guselkumab c’est la révolution j’ai testé et j’ai 90% de peau nettoyée en 3 mois j’ai pleuré dans la douche c’est pas une blague ! Les gens qui disent que c’est trop cher ont pas vu ce que c’est que de porter un t-shirt noir en été et d’avoir des plaques sur les bras. Moi j’étais à 70% de la peau touchée, j’ai eu un arrêt maladie, j’ai perdu mon job. Maintenant je fais du vélo, je voyage, je me maquille les mains comme si j’étais une femme normale. La vie est belle quand tu n’as plus peur de tendre la main. Merci à la science. Et aux médecins qui ont cru en moi. #psoriasisfreedom
Christine Schuster
novembre 27, 2025 AT 04:07J’aimerais qu’on parle un peu plus du côté psychologique du psoriasis. Ce n’est pas juste une question de plaques. C’est le regard des autres, les commentaires maladroits, les gens qui disent « c’est contagieux ? » ou « tu as essayé de l’huile de coco ? ».
Je travaille dans une crèche, et j’ai longtemps caché mes mains sous des gants. J’avais peur qu’on pense que je ne me lave pas. J’ai fini par en parler à une collègue, et elle m’a dit : « tu sais, j’ai un cousin qui a le même truc, et il est devenu médecin ». Ce petit mot m’a libérée. Le soutien, même minuscule, change tout. On a besoin de parler, pas juste de crèmes.
Et si les hôpitaux avaient des espaces de parole, comme des groupes de parole hebdomadaires ? Pas des brochures, pas des vidéos. Des gens qui écoutent vraiment. Parce que parfois, ce qui fait le plus mal, ce n’est pas la peau. C’est la solitude.
Xavier Haniquaut
novembre 28, 2025 AT 01:46Je suis en traitement depuis 4 ans, j’ai tout essayé. Les crèmes, les UV, les pilules, les piqûres. Le seul truc qui a vraiment changé ma vie, c’est de mettre de l’huile de noix de coco sur les plaques avant de dormir. C’est pas magique, mais ça calme les démangeaisons. Et je bois plus d’eau. Et je me couche tôt. Pas besoin d’un doctorat pour ça. La médecine est bien, mais parfois, le bon sens fait plus que les molécules.
Olivier Rault
novembre 29, 2025 AT 04:06Je suis un peu sceptique sur les nouveaux traitements. Je vois des gens sur les forums qui disent que le vunakizumab va tout changer, mais j’ai vu ça avec le secukinumab aussi. Et puis 6 mois après, ils revenaient en disant que ça ne marchait plus. La maladie, elle, elle est toujours là. Elle attend. Elle se repose. Elle revient. Je ne dis pas que les biologiques sont inutiles. Je dis juste : ne les considérez pas comme une fin. C’est une pause. Une pause dans une guerre qui ne s’arrête jamais.
Pascal Danner
novembre 29, 2025 AT 16:04Je suis tellement content de voir qu’on parle enfin du psoriasis comme une maladie systémique ! J’ai eu une arthrite psoriasique et personne ne comprenait pourquoi j’avais mal aux doigts. J’ai été traité comme un « hypocondriaque » pendant 2 ans. Puis un dermatologue m’a dit : « C’est du psoriasis. Ce n’est pas juste ta peau. » J’ai pleuré. J’étais si fatigué d’être mal compris. Merci pour cet article. Il donne de l’espoir. Et de la dignité. J’espère que plus de gens le liront.
Rochelle Savoie
novembre 30, 2025 AT 16:01Les biologiques ? Une arnaque de Big Pharma. Vous croyez que c’est pour vous aider ? Non. C’est pour vous garder dépendant. 34 000 dollars par an ? Et vous pensez que c’est pour votre bien ? Regardez les études : les effets secondaires sont cachés, les essais sont financés par les laboratoires, et les patients qui ne répondent pas sont juste… effacés. Vous êtes un cobaye. Et le psoriasis ? Il n’est pas une maladie. C’est une réaction à un système toxique. L’industrie alimentaire, les pesticides, les perturbateurs endocriniens… Voilà la vraie cause. Pas votre système immunitaire. Votre corps essaie de vous sauver. Et vous, vous lui donnez des piqûres de 3000 euros. Bravo.
marc f
décembre 1, 2025 AT 21:32En Algérie, les gens traitent le psoriasis avec du miel et du lait de chèvre. Pas de biologiques, pas de laboratoires. Et pourtant, certains guérissent. Pourquoi ? Parce que la peau respire mieux, parce qu’on mange moins de sucre, parce qu’on vit moins dans le stress. La médecine occidentale est puissante, mais elle oublie la simplicité. Je ne dis pas d’arrêter les traitements. Je dis : ajoutez la sagesse ancienne. Le corps ne veut pas être bombardé. Il veut être compris.
Beatrice De Pascali
décembre 3, 2025 AT 06:12Le psoriasis est une maladie de la faiblesse émotionnelle. Les gens qui en souffrent ont souvent un profil psychologique fragile. Ils ne gèrent pas le stress. Ils mangent mal. Ils ne bougent pas. Et maintenant, on leur donne des traitements à 30 000€ pour masquer un problème de discipline de vie ? Je suis désolé, mais la science ne peut pas compenser une existence mal vécue. Il faut reprendre le contrôle. Pas se faire injecter des protéines.
Louise Marchildon
décembre 3, 2025 AT 19:28Je veux juste dire que même si vous avez 80% de plaques, même si vous avez honte, même si vous avez peur de vous montrer… vous n’êtes pas seul. Je suis là. Et je vous vois. Vous êtes beau. Vous êtes fort. Votre peau ne définit pas votre valeur. Je vous envoie de la lumière, du calme, et une énorme étreinte virtuelle. Vous méritez de vivre sans douleur. Et vous le pouvez.
Olivier Rieux
décembre 5, 2025 AT 09:28Le guselkumab ? C’est le nouveau « miracle » des riches. Les pauvres, eux, doivent se contenter de crèmes de supermarché et de la charité des associations. Et les médecins ? Ils vous disent « c’est votre responsabilité » quand vous ne pouvez pas payer. La médecine moderne est devenue une classe sociale. Ce n’est pas de la science. C’est de l’élitisme en blouse blanche.
Camille Soulos-Ramsay
décembre 6, 2025 AT 17:30Et si le psoriasis était une forme de résistance de la Terre ? Vous savez, les toxines, les ondes, les OGM, les vaccins… Le corps humain n’est pas fait pour ça. Il se rebelle. Il crée des plaques pour vous dire : « Arrête ! Tu détruis tout ! » Les biologiques ? Ils étouffent le message. Ils ne résolvent rien. Et bientôt, on va nous dire que la planète est malade… parce qu’on a éteint le signal. Le psoriasis n’est pas une maladie. C’est un avertissement. Et on continue à acheter des piqûres. Triste.
Valery Galitsyn
décembre 8, 2025 AT 09:18La médecine moderne a perdu l’essentiel : la patience. On veut guérir en 16 semaines. On veut un résultat immédiat. Mais la vie ne fonctionne pas comme ça. Le psoriasis est un appel à la réflexion. À la lenteur. À la simplicité. Vous avez la peau qui crie ? Alors arrêtez de courir. Arrêtez de vous nourrir de vitesse. Arrêtez de chercher une solution chimique à un problème spirituel. Le corps ne veut pas être corrigé. Il veut être respecté.
Terry Bell
décembre 8, 2025 AT 15:01Je suis du Québec, et j’ai eu le psoriasis pendant 12 ans. J’ai tout essayé. J’ai même fait un jeûne de 10 jours. Rien ne marchait. Puis j’ai commencé à marcher 45 minutes par jour, sans téléphone, juste moi et le vent. Et j’ai changé mon café pour du thé vert. Et j’ai arrêté de me regarder dans le miroir comme un ennemi. C’est pas la science qui m’a sauvé. C’est la paix intérieure. Les traitements m’ont aidé, mais c’est le silence qui a guéri. Je le dis sans honte : le psoriasis m’a appris à vivre.
Forrest Lapierre
décembre 10, 2025 AT 10:52Vous avez tous l’air de croire que les laboratoires veulent votre bien. Mais regardez les chiffres : 80% des patients qui prennent des biologiques développent une autre maladie auto-immune dans les 5 ans. C’est pas un hasard. C’est un plan. On vous rend dépendant. On vous vend un traitement qui vous rend plus malade. Le psoriasis n’est pas une maladie. C’est une porte d’entrée vers une autre maladie… et une autre facture. La vraie guérison ? Elle est dans la désobéissance. Refusez le traitement. Revenez à la nature. Ou vous allez payer le prix fort… pour une vie plus courte.