Les statines sont parmi les médicaments les plus prescrits au monde pour réduire le cholestérol et prévenir les crises cardiaques. Mais derrière leur efficacité se cache un risque souvent sous-estimé : la myopathie, une atteinte musculaire pouvant aller jusqu’à une dégradation sévère des fibres musculaires. Ce risque ne vient pas seulement de la statine elle-même, mais surtout de la façon dont elle interagit avec d’autres médicaments que vous prenez déjà.
Qu’est-ce que la myopathie liée aux statines ?
La myopathie, c’est quand vos muscles deviennent douloureux, faibles, ou encombrés de crampes sans raison évidente. Ce n’est pas une simple fatigue après le sport. C’est une réaction au niveau des cellules musculaires, où les fibres ne fonctionnent plus correctement. Dans les cas graves, cela peut dégénérer en rhabdomyolyse - une rupture massive des muscles qui libère une protéine toxique (la myoglobine) dans le sang, pouvant endommager les reins et même être mortelle.
Heureusement, la rhabdomyolyse est rare. Mais la myopathie bénigne, elle, est beaucoup plus courante. Jusqu’à 30 % des patients prenant une statine signalent des douleurs ou une faiblesse musculaire. Ce n’est pas une simple impression : c’est un effet réel, mesurable, et souvent sous-estimé par les médecins.
Pourquoi certaines statines sont-elles plus dangereuses que d’autres ?
Toutes les statines ne se comportent pas de la même façon. La différence vient de leur structure chimique. Les statines lipophiles - comme la simvastatine, la lovastatine et l’atorvastatine - traversent facilement les membranes cellulaires, y compris celles des muscles. Elles pénètrent profondément dans les tissus musculaires, ce qui augmente leur potentiel de toxicité.
À l’inverse, les statines hydrophiles - comme la pravastatine, la rosuvastatine et la fluvastatine - sont moins susceptibles de s’accumuler dans les muscles. Elles restent principalement dans le foie, là où elles agissent pour réduire le cholestérol.
Les chiffres parlent d’eux-mêmes : la pravastatine est associée à une incidence de myalgie (douleur musculaire) de seulement 0,6 % à 1,4 %. La rosuvastatine, elle, peut atteindre jusqu’à 12,7 %. Et la simvastatine à forte dose (80 mg) augmente le risque de myopathie jusqu’à 0,44 % par an - soit 20 fois plus qu’avec une faible dose de pravastatine.
Les médicaments qui amplifient le risque
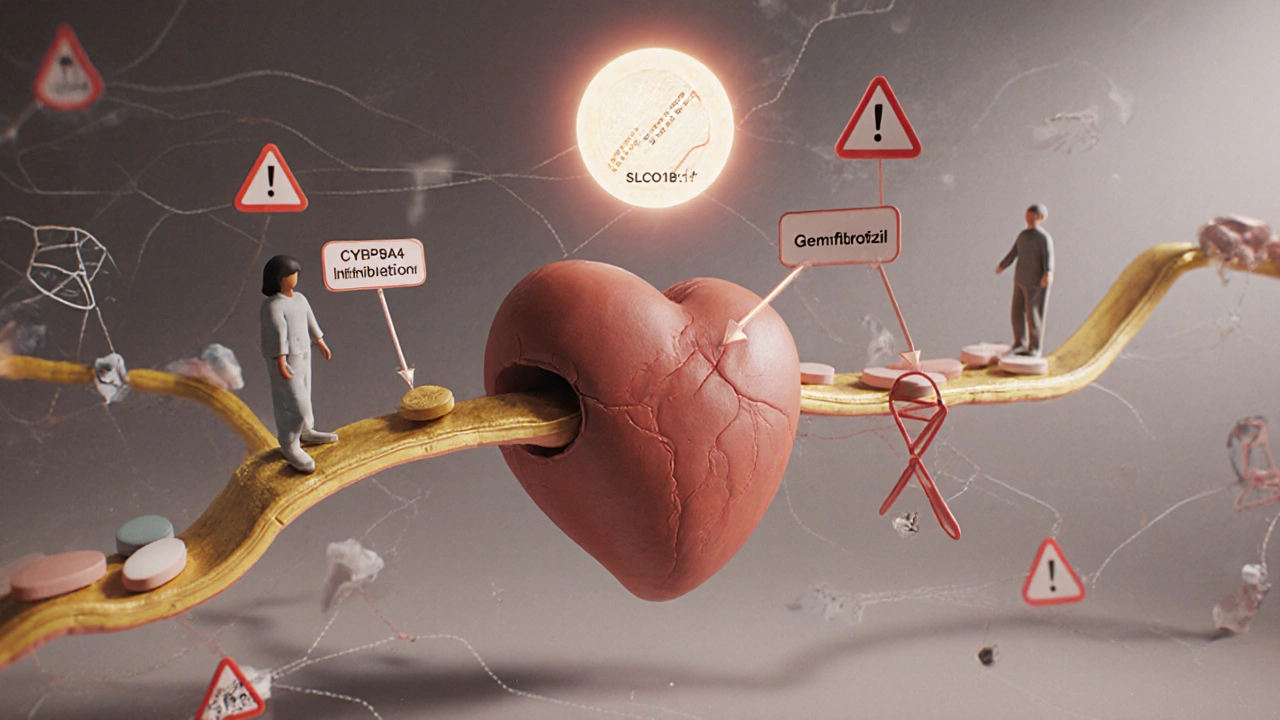
Le vrai danger ne vient pas toujours de la statine seule, mais de ce qu’elle combine avec d’autres traitements. Certains médicaments bloquent les voies métaboliques du foie, ce qui fait que la statine s’accumule dans le sang comme un liquide dans un tuyau bouché.
Les plus dangereux sont les antibiotiques macrolides : la clarithromycine et l’érythromycine. Ils inhibent l’enzyme CYP3A4, responsable de la dégradation de la simvastatine et de la lovastatine. Résultat ? La clarithromycine peut faire exploser le taux de simvastatine dans le sang jusqu’à 10 fois. Pour l’atorvastatine, c’est 4 fois. C’est une bombe à retardement.
La céphalosporine azithromycine, en revanche, ne pose presque aucun risque - elle ne bloque pas CYP3A4. Donc si vous devez prendre un antibiotique, demandez à votre médecin si l’azithromycine est une option. C’est un simple changement, mais il peut éviter des semaines de douleurs musculaires.
Autre interaction critique : les fibrates. Le gemfibrozil augmente le risque de myopathie de deux fois. Le fenofibrate, lui, est bien plus sûr. Si vous prenez déjà un fibrates pour les triglycérides, évitez le gemfibrozil avec une statine.
Et puis il y a le cyclosporine, un immunosuppresseur utilisé après une greffe. Il peut faire monter les taux de statine de 3 à 13 fois. C’est l’interaction la plus dangereuse connue. Même une faible dose de statine peut devenir toxique avec ce médicament.

Qui est le plus à risque ?
Il ne s’agit pas seulement de la combinaison de médicaments. Certains facteurs personnels augmentent votre vulnérabilité :
- Âge avancé (plus de 75 ans)
- Corps petit ou maigre (indice de masse corporelle bas)
- Problèmes rénaux chroniques
- Hypothyroïdie non traitée
- Consommation régulière d’alcool
- Exercice physique intense ou inhabituel
Si vous avez plusieurs de ces facteurs, votre risque de myopathie n’est pas juste légèrement plus élevé - il est multiplié par trois ou quatre. Et pourtant, beaucoup de médecins ne les prennent pas en compte lorsqu’ils prescrivent une statine.
Que faire si vous avez des douleurs musculaires ?
Ne les ignorez pas. Si vous ressentez une faiblesse inhabituelle, des crampes persistantes, ou une douleur dans les cuisses, les épaules ou les bras - surtout si elle apparaît après avoir commencé une statine ou après un changement de médicament - parlez-en à votre médecin.
La première étape ? Un test de CK (créatine kinase). C’est une enzyme qui s’échappe des muscles endommagés. Un taux plus de 10 fois la norme signifie une myopathie confirmée. Un taux entre 5 et 10 fois la norme, avec des symptômes, est aussi un signal d’alerte.
Les recommandations de l’American College of Cardiology disent clairement : arrêtez la statine si le CK dépasse 10 fois la norme. Même si vous n’avez pas de douleurs, un taux de 5 fois la norme mérite une évaluation.
Comment réduire le risque sans arrêter la statine ?
Vous ne devez pas abandonner votre statine si elle vous protège du cœur. Mais vous pouvez la rendre plus sûre.
Option 1 : Changer de statine. Si vous prenez de la simvastatine ou de la lovastatine, demandez à votre médecin si vous pouvez passer à de la pravastatine ou de la fluvastatine. De nombreux patients rapportent sur des forums comme Reddit que leurs douleurs ont disparu dès le changement.
Option 2 : Réduire la dose. Une dose plus faible de statine à haut risque (ex. : 10 mg d’atorvastatine au lieu de 40 mg) peut souvent suffire, surtout si vous avez un risque cardiovasculaire modéré.
Option 3 : Éviter les interactions. Si vous devez prendre un antibiotique comme la clarithromycine, arrêtez temporairement la statine. En général, 3 à 7 jours suffisent. Reprenez la statine dès la fin du traitement. Ce n’est pas un risque cardiovasculaire - c’est une pause très courte, et les bénéfices du cœur reviennent rapidement.
Option 4 : Privilégier les statines hydrophiles. La pravastatine (20-40 mg/jour) ou la rosuvastatine (max 20 mg/jour) sont les meilleures options si vous prenez d’autres médicaments à long terme, comme un antihypertenseur ou un traitement pour le diabète.
Et les alternatives aux statines ?
Si vous êtes intolérant aux statines, il existe d’autres options. Le bempedoic acid (Nexletol) est un médicament récent qui agit comme une statine mais sans pénétrer dans les muscles. Il est efficace pour réduire le cholestérol LDL - mais il coûte environ 4 000 € par an, contre 6 € pour une générique d’atorvastatine. Ce n’est pas accessible à tous.
Un autre candidat prometteur : l’icosapent éthyle (Vascepa). Il ne réduit pas le cholestérol, mais il diminue les risques de crise cardiaque chez les patients déjà sous statine. Il est surtout utilisé pour les triglycérides élevés, mais il peut permettre de réduire la dose de statine chez certains patients à haut risque.
Des recherches sont en cours pour tester la posologie intermittente : prendre de la rosuvastatine tous les deux jours. Les premiers résultats du DECLARE trial (attendus fin 2024) pourraient changer la donne : une efficacité presque équivalente avec un risque musculaire divisé par deux.
Les tests génétiques : une solution à l’horizon ?
Des études ont montré qu’une variation génétique du gène SLCO1B1 augmente de 4,5 fois le risque de myopathie avec la simvastatine. C’est une information que la FDA a ajoutée à l’étiquetage de la simvastatine en 2011.
Le problème ? Ce test n’est pas encore routinier. Il coûte entre 100 et 300 €, et peu de médecins le proposent. Mais pour les patients à risque élevé - avec antécédents familiaux de myopathie, ou ceux qui ont déjà eu une réaction - il pourrait être un outil précieux.
À terme, la médecine personnalisée pourrait permettre de choisir la statine la plus sûre pour vous, en fonction de votre ADN, de vos médicaments et de votre mode de vie. Ce n’est pas encore la norme - mais ça vient.
Conclusion : la statine reste indispensable - mais elle doit être bien choisie
Les statines sauvent des vies. Elles réduisent les crises cardiaques de 25 à 30 % chez les patients à risque. Ce n’est pas un traitement à rejeter. Mais elles ne sont pas sans risque - surtout quand elles croisent d’autres médicaments.
Le message clé ? Ne prenez pas une statine comme un médicament ordinaire. Posez-vous ces questions :
- Quelle statine me prescrit-on ? Est-ce une simvastatine ou une pravastatine ?
- Quels autres médicaments prends-je ? Y a-t-il des antibiotiques, des fibrates ou des anti-hypertenseurs ?
- Est-ce que j’ai un âge avancé, un poids faible, ou des problèmes rénaux ?
- Est-ce que j’ai déjà eu des douleurs musculaires avec une autre statine ?
Si vous répondez oui à l’une de ces questions, parlez-en à votre médecin. Il existe des alternatives plus sûres. Et parfois, un simple changement de statine ou une pause temporaire pendant un traitement antibiotique suffit à éviter des semaines de douleur - sans compromettre votre santé cardiaque.
Les statines provoquent-elles toujours des douleurs musculaires ?
Non. Seulement 10 à 15 % des patients arrêtent leur statine à cause de douleurs musculaires. La majorité des personnes les tolèrent très bien. Mais les symptômes sont réels chez ceux qui les ressentent. Ce n’est pas une imagination - c’est une réaction biologique. Et il existe souvent une solution : changer de statine, réduire la dose, ou ajuster les autres médicaments.
Puis-je prendre de la coenzyme Q10 pour éviter les douleurs ?
Certains médecins recommandent de la coenzyme Q10 (100 à 200 mg par jour) pour les patients ayant des douleurs musculaires. L’idée est que les statines réduisent naturellement ce composé, essentiel à la production d’énergie dans les muscles. Mais les études sont contradictoires : certaines montrent un léger soulagement, d’autres aucune différence. Ce n’est pas un traitement prouvé, mais c’est sans danger. Si vous voulez essayer, discutez-en avec votre médecin.
La rosuvastatine est-elle plus dangereuse que la pravastatine ?
Oui, en termes de risque musculaire. La rosuvastatine a un taux de myalgie jusqu’à 12,7 %, contre moins de 1,5 % pour la pravastatine. Mais elle est plus puissante pour réduire le cholestérol. Si vous avez un risque cardiovasculaire élevé et que vous n’avez pas d’autres facteurs de risque, la rosuvastatine à faible dose (10-20 mg) peut être une bonne option. Pour les personnes âgées ou celles prenant d’autres médicaments, la pravastatine est souvent préférable.
Que faire si je dois prendre de la clarithromycine ?
Si vous prenez de la simvastatine ou de la lovastatine, arrêtez-les pendant toute la durée du traitement par clarithromycine (généralement 5 à 7 jours). Reprenez la statine dès la fin de l’antibiotique. Pour l’atorvastatine, une réduction de la dose peut être envisagée. Mais la pravastatine, la fluvastatine et la rosuvastatine (à 20 mg max) peuvent généralement être continuées en toute sécurité. Ne prenez pas de risque - demandez conseil à votre pharmacien.
Est-ce que les statines génériques sont plus risquées que les marques ?
Non. Les génériques contiennent exactement le même principe actif que les médicaments de marque. Le risque de myopathie dépend de la molécule (simvastatine, atorvastatine, etc.), pas du fabricant. Ce qui change, c’est le prix - et les génériques sont souvent 90 % moins chers. Il n’y a aucune raison de payer plus pour le même effet.





Yves Perrault
novembre 15, 2025 AT 10:55Les statines c’est le genre de truc où tu te dis ‘ben j’vais prendre ça’ et 3 semaines après t’as l’impression d’être un zombie qui marche avec des jambes en coton
Et le pire ? Personne te croit quand tu dis ‘oui mais j’ai mal partout’
Je l’ai vécu avec la simva. J’ai arrêté. J’ai repris la prava. Plus rien. C’est pas magique, c’est chimie.
Stéphane PICHARD
novembre 16, 2025 AT 11:47Je tiens à remercier l’auteur pour cet article clair, précis et profondément utile. En tant que professionnel de santé, je vois trop souvent des patients arrêter leurs statines par peur, alors qu’un simple changement de molécule ou une pause antibiotique suffirait. La myopathie n’est pas une légende, mais elle est souvent évitable. La pravastatine, la fluvastatine, la rosuvastatine à faible dose - ce sont des outils précieux. Et surtout, ne sous-estimez jamais l’importance de la communication entre patient, médecin et pharmacien. Votre corps vous parle. Apprenez à l’écouter.
elisabeth sageder
novembre 16, 2025 AT 15:00Je suis diabétique et j’ai pris de l’atorva pendant 2 ans. J’ai eu des crampes terribles la première fois que j’ai pris de la clarithro. J’ai appelé mon pharmacien, il m’a dit d’arrêter la statine pendant 7 jours. J’ai fait ça. Et je n’ai plus eu aucun problème. Je suis toujours sous statine. Juste pas avec n’importe quel antibiotique. C’est simple. Mais personne ne le dit.
Scott Walker
novembre 17, 2025 AT 03:46Yo, ce post est une bombe 💣
Je suis au Canada, j’ai eu une réaction avec la simva + un antibiotique, j’ai cru que j’allais pas pouvoir marcher pendant un mois. J’ai switché à la prava et c’était comme passer d’un cauchemar à un rêve. La science c’est cool, mais la vie c’est plus simple que ce qu’on croit. Change de statine, pas de vie.
Arnaud HUMBERT
novembre 17, 2025 AT 19:20Je trouve ça très bien d’avoir mis les chiffres. Beaucoup de gens croient que les statines sont toutes pareilles. Mais non. La pravastatine à 40 mg, c’est comme une voiture en ville : elle fait le job sans brûler de carburant inutile. La simvastatine à 80 mg, c’est une F1 sur une route de campagne. Ça va vite, mais tu risques de tout casser.
Jean-françois Ruellou
novembre 19, 2025 AT 11:44Arrêtez de faire de la médecine de la peur ! Les statines sauvent des vies, point. Si vous avez mal aux muscles, c’est peut-être que vous êtes un gros sédentaire qui fait du vélo à 20 km/h après 30 ans sans s’échauffer ! La myopathie, c’est un cas sur 10 000 ! Et vous, vous vous énervez parce que vous avez mal aux jambes après une partie de foot ! La science ne se fait pas avec des anecdotes de Reddit !
Emmanuelle Svartz
novembre 20, 2025 AT 21:14En gros : les statines c’est naze, les médecins sont des cons, les génériques c’est pareil, et faut changer de médicament pour pas avoir mal. Trop compliqué. J’arrête tout.
Margaux Bontek
novembre 21, 2025 AT 01:09J’ai grandi dans une famille où tout le monde prenait des statines. Ma mère a changé de simva à prava à 72 ans et a retrouvé la forme. Mon père, lui, a arrêté l’azithromycine pendant 10 jours quand il a eu une infection. Rien de dramatique. La médecine, c’est pas une loterie. C’est un ajustement. Et c’est possible. Il suffit de poser les bonnes questions.
Isabelle B
novembre 21, 2025 AT 15:23Vous avez peur des statines ? Alors arrêtez de manger du beurre, du fromage, du saucisson et du foie gras ! C’est ça le vrai problème ! En France, on veut tout, sans rien changer. On veut la statine pour sauver le cœur, mais on garde la saucisse pour le goût. C’est de la faiblesse. La France est devenue un pays de patients qui veulent des solutions magiques sans effort. La statine n’est pas le problème. C’est vous.
Francine Alianna
novembre 23, 2025 AT 09:04J’ai lu tout l’article, et je voulais juste dire merci. J’ai 68 ans, je prends de la rosuvastatine 10 mg et un antihypertenseur. J’ai eu des douleurs légères, j’ai demandé à mon médecin, il m’a proposé de passer à la pravastatine. J’ai accepté. En deux semaines, plus de crampes. Je ne suis pas guéri, mais je me sens mieux. Ce n’est pas une question de courage ou de lâcheté. C’est une question d’ajustement. Et c’est ce que la médecine moderne devrait faire : adapter, pas imposer. Bravo pour ce post. Il faut plus de ça.