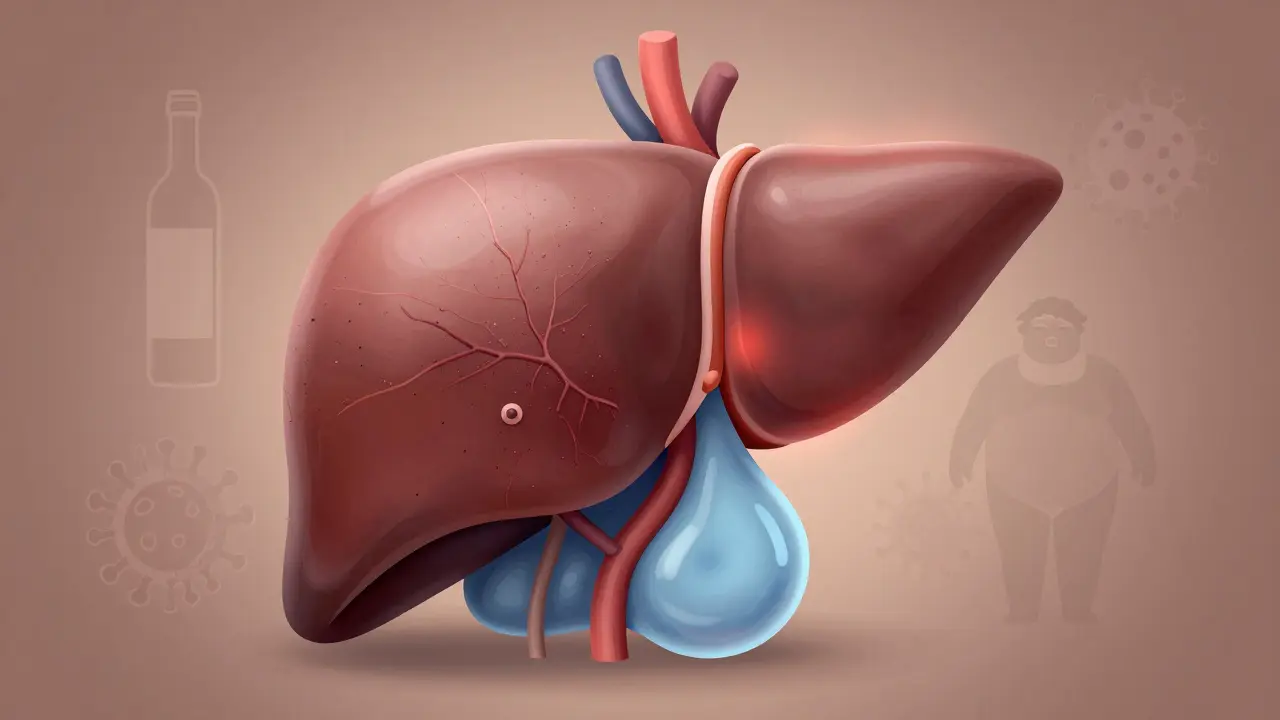
La cirrhose n’est pas une maladie en soi, mais le point de non-retour d’une lésion hépatique chronique. Quand le foie est endommagé pendant des années - par l’alcool, l’hépatite C, l’obésité ou d’autres causes - il tente de se réparer. Mais au lieu de régénérer des cellules saines, il forme du tissu cicatriciel. Ce tissu dur et rigide bloque le flux sanguin, perturbe les fonctions vitales et finit par faire échouer l’organe. En 2022, plus de 600 000 Américains vivaient avec une cirrhose déclarée. En France, les chiffres sont similaires : environ 150 000 personnes sont concernées, avec une progression silencieuse pendant des années avant que les symptômes ne deviennent visibles.
Comment reconnaître les signes avant-coureurs ?
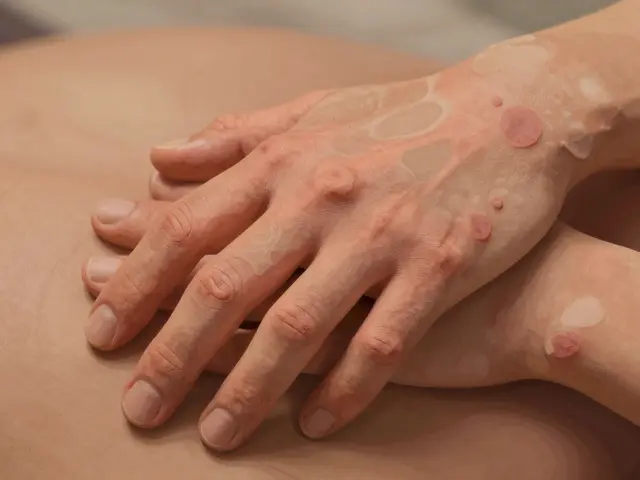
Beaucoup de patients ignorent qu’ils ont une cirrhose jusqu’à ce qu’ils soient hospitalisés pour une complication grave. Pourtant, les premiers signes sont souvent présents, même s’ils sont discrets. La fatigue persistante touche 72 % des personnes atteintes, selon des données de l’Université de Miami. Ce n’est pas une simple fatigue passagère : c’est un épuisement qui ne passe pas avec le repos. On retrouve aussi une perte de poids involontaire chez 65 % des patients, une tendance à bruire facilement (à cause d’un défaut de coagulation), des jambes gonflées (œdèmes périphériques) et des démangeaisons intenses (prurit).
Quand la maladie progresse, les symptômes deviennent plus alarmants. La peau et les yeux jaunissent (jaunisse), l’abdomen s’arrondit brutalement (ascite), l’esprit se brouille (encéphalopathie hépatique), et des saignements internes peuvent survenir. L’ascite apparaît chez la moitié des patients dans les 10 ans suivant le diagnostic. L’encéphalopathie, elle, touche entre 30 et 45 % des personnes en stade décompensé : elles ont du mal à se concentrer, oublient des choses, ou deviennent confuses, voire agitées. Ce n’est pas de la vieillesse - c’est le foie qui ne filtre plus les toxines.
Les complications : un escalier vers l’urgence
La cirrhose ne se contente pas de ralentir le foie : elle déclenche une cascade de complications mortelles. La première est l’hypertension portale : la pression dans la veine qui alimente le foie monte au-delà de 10 mmHg. C’est ce qui cause l’ascite, les varices œsophagiennes et la rate agrandie.
Les varices œsophagiennes sont des veines dilatées dans l’œsophage. Elles ne causent pas de douleur - jusqu’au moment où elles saignent. Un saignement de ce type est une urgence médicale : 15 à 20 % des patients meurent lors du premier épisode, même avec un traitement rapide. La prévention passe par les bêta-bloquants non sélectifs (propranolol ou nadolol), qui réduisent le risque de saignement de 45 %. Chez certains patients, une pose de ligatures endoscopiques est nécessaire.
L’ascite, elle, peut s’infecter. La péritonite bactérienne spontanée (PBS) touche 10 à 30 % des patients avec ascite. Elle est souvent silencieuse : pas de fièvre, pas de douleur intense. Mais elle tue jusqu’à 40 % des patients pendant l’hospitalisation. Le traitement ? Des antibiotiques dès le diagnostic, et parfois une prophylaxie à long terme.
Le risque de cancer du foie - l’hépatocarcinome - est 2 à 8 % par an chez les cirrhotiques. C’est pourquoi un contrôle par échographie tous les 6 mois est obligatoire. Détecter une tumeur à un stade précoce (BCLC 0 ou A) augmente les chances de guérison de 70 %. Sans dépistage, les tumeurs sont souvent découvertes trop tard, quand elles sont inopérables.
Comment mesure-t-on la gravité ?
On ne traite pas la cirrhose comme une maladie unique. Il faut évaluer son stade. Deux systèmes sont utilisés : le score Child-Pugh et le score MELD.
Le Child-Pugh évalue cinq paramètres : bilirubine, albumine, INR, ascite et encéphalopathie. Il classe les patients en trois catégories : A (le mieux), B (modéré), C (très grave). Un patient en classe A a 100 % de chances de survivre un an. En classe C, ce taux tombe à 45 %. Ce score aide à décider si un patient peut être opéré ou s’il a besoin d’une transplantation.
Le score MELD, lui, est basé sur trois valeurs : créatinine, bilirubine et INR. Il est utilisé pour prioriser les patients sur la liste d’attente pour une greffe. Un score de 15 ou plus indique un risque élevé de mort dans les 3 mois. Mais il a un défaut : il ne prend pas en compte la qualité de vie. Un patient avec une encéphalopathie récurrente peut avoir un MELD bas, mais une vie insupportable. C’est pourquoi, depuis février 2024, le système américain d’attribution des foies inclut désormais des critères de qualité de vie.
Comment traite-t-on les complications ?
Il n’existe pas de traitement qui guérit la cirrhose. Mais on peut ralentir sa progression, traiter les complications et améliorer la survie.
Pour l’ascite : on commence par un régime sans sel (moins de 2 g par jour) et des diurétiques (spironolactone + furosémide). 90 % des patients répondent bien. Mais si l’ascite revient ou devient résistante, on fait une paracentèse : on draine le liquide avec une aiguille. Pour éviter un effondrement circulatoire après cette procédure, on injecte de l’albumine : 6 à 8 grammes par litre de liquide retiré. Cela réduit les risques de complications de 37 % à 10 %.
Pour l’encéphalopathie : le lactulose est le traitement de base. Il agit comme un laxatif, éliminant les toxines par les selles. Il réduit les récidives de 50 %. Mais il a un inconvénient majeur : des diarrhées constantes. Beaucoup de patients abandonnent le traitement. Pour ceux qui ont des récidives fréquentes, le rifaximine (550 mg deux fois par jour) est plus efficace : il réduit les hospitalisations de 58 %.
Pour la prévention du cancer : l’échographie tous les 6 mois est indispensable. Elle est simple, sans douleur, et remboursée. Dans les centres spécialisés, les infirmières spécialisées en hépatologie suivent les patients à distance : elles vérifient le poids quotidien, la prise des médicaments, et alertent en cas d’augmentation rapide de l’abdomen ou de changement mental.
Et la transplantation ?
La greffe de foie est la seule option pour guérir la cirrhose décompensée. Mais il y a trop de patients et pas assez de foies. En 2022, 8 391 greffes ont été réalisées aux États-Unis, contre 11 346 patients en attente. 12 % meurent avant d’être opérés.
La liste d’attente n’est plus basée uniquement sur le score MELD. Depuis 2024, les critères de qualité de vie sont intégrés. Un patient qui ne peut plus travailler, qui a des épisodes répétés d’encéphalopathie, ou qui est dépendant de paracentèses mensuelles peut être priorisé même si son MELD est modéré.
La survie après greffe est excellente : 80 % des patients vivent encore 5 ans après. Certains retournent même au travail. Comme le raconte un patient sur Reddit : « 18 mois après ma greffe, mon score MELD est passé de 28 à 9. Je reprends un travail à temps plein. »
Les nouvelles avancées : espoir pour l’avenir
Depuis 2023, un nouveau médicament, le resmetirom (Rezdiffra), est approuvé pour traiter la cirrhose liée à la stéato-hépatite (MASH). Dans les essais, il a réduit la fibrose de 22,6 % en un an. Ce n’est pas une cure, mais c’est la première molécule qui montre qu’on peut inverser une partie des lésions.
Des algorithmes d’intelligence artificielle, comme « CirrhoPredict », peuvent désormais prédire avec 88 % de précision les décompensations dans les 90 jours à venir. Ils analysent les résultats d’analyses de sang déjà effectuées - pas besoin de nouveaux examens. Cela permet aux médecins d’agir avant l’urgence : ajuster les médicaments, renforcer le suivi, éviter l’hospitalisation.
Des essais cliniques sur des inhibiteurs de galectine-3 montrent qu’il est possible de réduire la fibrose de 18 % chez certains patients. Si ces résultats se confirment, d’ici 2030, on pourra peut-être inverser la cirrhose chez 40 % des patients au stade précoce.
Que faire maintenant ?
Si vous avez une maladie du foie chronique - alcool, hépatite, obésité - ne tardez pas. Une échographie, un test de fibrose (FibroScan), et une consultation avec un hépatologue peuvent changer votre destin. La cirrhose ne se soigne pas avec des pilules miracles. Elle se gère avec du suivi régulier, des changements de mode de vie, et un accès rapide aux traitements.
Arrêtez l’alcool. Perdez du poids si vous êtes en surpoids. Prenez vos médicaments. Faites vos contrôles tous les 6 mois. Parlez à votre médecin si vous avez de la fatigue, un ventre qui grossit, ou une confusion mentale. Ces signes ne sont pas « normaux pour votre âge ». Ce sont des alertes.
La cirrhose n’est plus une phrase d’arrêt. C’est une maladie chronique, comme le diabète ou l’hypertension. Avec les bons outils, les bons soins, et un suivi rigoureux, on peut vivre longtemps - et bien.
La cirrhose est-elle réversible ?
La cirrhose avancée est généralement irréversible. Mais à un stade précoce, surtout si la cause est éliminée (comme l’alcool ou le virus de l’hépatite C), il est possible de ralentir ou même de réduire partiellement la fibrose. Des traitements récents comme le resmetirom montrent une amélioration de la fibrose chez certains patients. Ce n’est pas une guérison complète, mais une stabilisation significative.
Quels aliments faut-il éviter avec une cirrhose ?
Il faut absolument éviter l’alcool, même en petites quantités. Évitez aussi les aliments très salés (charcuterie, fromages forts, plats préparés, snacks) car ils aggravent l’ascite. Limitez les protéines animales si vous avez une encéphalopathie hépatique. Privilégiez les légumes, les céréales complètes, les fruits, et les protéines végétales. Un diététicien spécialisé peut vous aider à construire un régime adapté.
Pourquoi les patients avec cirrhose doivent-ils faire une échographie tous les 6 mois ?
Le cancer du foie (hépatocarcinome) est très fréquent chez les cirrhotiques - jusqu’à 8 % par an. Il ne cause pas de douleur au début. L’échographie permet de le détecter à un stade précoce, quand il est encore opérable ou traitable par ablation. Sans dépistage, 70 % des tumeurs sont découvertes trop tard. Avec un suivi régulier, ce chiffre tombe à 30 %.
Le lactulose est-il obligatoire pour l’encéphalopathie ?
Le lactulose est le traitement de première intention, car il réduit les récidives de 50 %. Mais il n’est pas toujours toléré : les diarrhées sont fréquentes et handicapantes. Si les effets secondaires sont trop importants, le rifaximine est une alternative efficace, surtout pour les récidives fréquentes. Il ne cause pas de diarrhée et réduit les hospitalisations de 58 %. Le choix se fait en fonction de la tolérance et de la fréquence des épisodes.
Peut-on vivre longtemps avec une cirrhose décompensée ?
Oui, mais avec un suivi intensif. Les patients en stade décompensé ont un risque plus élevé de décès, mais ils peuvent vivre plusieurs années avec un bon contrôle des complications. Une étude montre que les patients suivis par une équipe multidisciplinaire (hépatologue, diététicien, infirmière spécialisée, travailleur social) réduisent leurs hospitalisations de 40 % et augmentent leur adhérence aux traitements de 23 %. La transplantation reste la meilleure option pour une survie à long terme.


James Harris
décembre 16, 2025 AT 19:46Le lactulose, c’est la galère. J’ai arrêté après 3 jours, j’avais l’impression d’être un toilette ambulant.
Angelique Manglallan
décembre 17, 2025 AT 09:48Je vois des gens qui disent « c’est pas grave, j’ai juste un peu de fatigue »… Non. C’est pas une blague. La cirrhose, c’est un assassin silencieux qui te prends petit à petit. J’ai vu ma tante partir comme ça, en 3 mois après avoir cru que c’était juste « le stress ».
Et puis, le pire, c’est quand t’as un médecin qui te dit « on va surveiller »… comme si c’était une allergie aux poussières. Non. C’est ton foie qui s’effondre. Et tu peux rien y faire… jusqu’à ce que tu sois sur la liste d’attente pour une greffe. Et là, tu te rends compte que tu as perdu 5 ans à espérer que ça va passer.
Marcel Kolsteren
décembre 18, 2025 AT 01:12je sais pas si vous avez remarqué mais tout ce qui est dit ici c’est vrai… mais y a un truc qui manque : l’humain.
personne parle de la solitude. Quand t’as une cirrhose, t’as plus d’énergie pour les soirées, les repas entre potes, les voyages. T’es toujours fatigué. Les gens s’éloignent. Même ta famille finit par dire « tu vois, t’as qu’à arrêter l’alcool » comme si c’était une question de volonté.
mais c’est pas ça. C’est une maladie. Et parfois, t’as juste besoin qu’on te dise « je suis là », pas « tu dois faire ceci ».
je suis en stade B. Je prends mes médos. Je fais mes échos. Mais j’ai pas de famille proche. Et j’attends chaque jour que quelqu’un m’appelle juste pour dire bonjour. Pas pour me donner un conseil. Juste pour dire bonjour.
Margaux Brick
décembre 19, 2025 AT 00:31Je suis infirmière en hépatologie et j’adore ce que tu as écrit.
Les patients qui suivent les contrôles tous les 6 mois, qui boivent pas d’alcool, qui mangent sans sel… ils vivent 15, 20 ans. C’est pas une fatalité.
Le plus dur, c’est quand ils viennent en urgence avec un ventre de 90 cm de tour et qu’ils disent « j’ai attendu parce que je pensais que c’était juste un excès de fromage ».
On peut tout ralentir. Mais faut pas attendre que ça explose.
Sophie Britte
décembre 19, 2025 AT 06:24Je suis une ancienne patiente de l’hôpital Bichat. J’ai eu une greffe en 2021. Mon MELD était à 31. J’étais à 80 kg, j’en pesais 52 après la décompensation.
Aujourd’hui, je fais du vélo, je voyage, je cuisine. J’ai repris mon boulot.
Je dis juste : si tu lis ça et que tu as une maladie du foie… ne laisse pas la peur te paralyser. Prends un rendez-vous. Parle à un diététicien. Fais une FibroScan. Ce n’est pas une sentence. C’est un signal d’alarme. Et les signaux, on les entend avant qu’ils deviennent des cris.
Micky Dumo
décembre 21, 2025 AT 02:32La prise en charge multidisciplinaire est un pilier fondamental dans la gestion de la cirrhose décompensée. Les études montrent une réduction significative de la morbidité et de la mortalité lorsqu’un protocole structuré incluant l’hépatologue, le diététicien, l’infirmière spécialisée et le travailleur social est mis en œuvre. L’adhésion au traitement augmente de 23 % dans ces contextes, ce qui est statistiquement et cliniquement significatif. Il est impératif que les systèmes de santé intègrent ces équipes dans les parcours de soins chroniques.
Yacine BOUHOUN ALI
décembre 22, 2025 AT 22:24Je trouve ça touchant, mais un peu… simpliste. On parle de resmetirom comme si c’était une révolution, mais en réalité, c’est un modulateur de la lipogenèse, pas une guérison. Et les algorithmes d’IA ? Ils sont formidables… tant qu’on ne les utilise pas pour remplacer les médecins.
La vraie avancée, c’est la décentralisation des soins. Les patients doivent être suivis par des centres de proximité, pas seulement par des hôpitaux universitaires. Sinon, on crée des inégalités. Et je parle pas du coût du rifaximine… 800€ le mois. Qui peut se le permettre sans couverture sociale ?
Alexis Winters
décembre 24, 2025 AT 21:36Je tiens à souligner l’importance de la prévention, non seulement dans les soins, mais dans l’éducation sanitaire. Il est crucial que les campagnes de sensibilisation soient menées dès le plus jeune âge, notamment dans les écoles, les lieux de travail et les centres communautaires. La connaissance des facteurs de risque - alcool, obésité, hépatites virales - doit devenir aussi courante que l’hygiène dentaire. Une société informée est une société qui sauve des vies, longtemps avant qu’un diagnostic ne soit posé.
Didier Bottineau
décembre 24, 2025 AT 23:02le truc qui me casse les couilles c’est que tout le monde parle de la greffe comme si c’était la solution magique… mais tu sais combien de gens meurent sur la liste ? 12% !
et les gens qui disent « mais t’as qu’à arrêter de boire »… oui, mais si t’as déjà 15 ans d’alcool dans les veines, c’est pas comme si tu t’arrêtais de fumer. C’est une addiction qui t’a mangé le foie.
et puis le truc qui est pas dit : la greffe, ça change pas ta vie. Tu deviens un zombie avec 12 pilules par jour. Et si tu oublies une dose, tu peux crever en 48h.
donc oui, c’est une chance. Mais c’est pas une fin heureuse. C’est juste une autre bataille.
Audrey Anyanwu
décembre 25, 2025 AT 14:03Je suis une ancienne alcoolique. J’ai arrêté à 38 ans. J’ai fait une FibroScan. Fibrose F3. J’ai paniqué. J’ai lu tout ce que j’ai pu.
Je suis en train de perdre 15 kg. Je bois de l’eau. Je mange des légumes. Je fais du yoga.
Je ne veux pas être sur la liste. Je veux être vivante à 70 ans.
Je vous dis : c’est pas trop tard. Même si t’as bu 20 ans. Même si t’as 50 ans.
TA VIE VAUT LA PEINE D’ÊTRE SAUVÉE.
Muriel Randrianjafy
décembre 27, 2025 AT 12:45Vous savez quoi ? Toute cette histoire de « réversibilité » c’est de la propagande pharmaceutique. Le foie ne se régénère pas comme un muscle. Il se cicatrise. Et une cicatrice, c’est une cicatrice.
Resmetirom ? Un médicament qui a coûté 2 milliards de R&D pour réduire la fibrose de 22%… mais ça change rien à la mortalité.
Et l’IA ? Elle prédit les décompensations… mais elle ne les empêche pas.
On nous vend un espoir artificiel pour qu’on arrête de crier après le système de santé. C’est triste.
Fanta Bathily
décembre 28, 2025 AT 15:17En Afrique de l’Ouest, la cirrhose est souvent diagnostiquée trop tard, parce que les gens n’ont pas accès aux échographies ou aux tests de fibrose.
Je travaille dans un centre de santé. On utilise des signes simples : jaunisse, ventre gonflé, fatigue extrême. On envoie les patients aux hôpitaux régionaux.
Je dis aux gens : « Si tu bois, arrête. Si tu as mal, va voir un médecin. »
On n’a pas de rifaximine. On n’a pas de greffe. Mais on a encore la volonté de sauver des vies. Avec peu, on fait beaucoup.
Fatou Ba
décembre 30, 2025 AT 00:43Je suis mère de deux enfants. Mon mari est cirrhotique. Il a arrêté l’alcool il y a 4 ans. Il prend ses médicaments. Il fait ses contrôles.
Je lui dis tous les matins : « Je suis fière de toi. »
Parce que ce n’est pas facile. Ce n’est pas juste une maladie du foie. C’est une maladie de la famille.
On ne parle pas assez de ça. Des enfants qui grandissent avec un père fatigué. Des repas sans vin. Des vacances annulées. Des nuits à attendre qu’il respire bien.
Je veux dire à tous les proches : votre soutien, votre patience, votre présence… ça compte plus que tous les médicaments du monde.
Micky Dumo
décembre 30, 2025 AT 04:31La réponse apportée par l’utilisatrice M. Brick est exemplaire. Elle illustre parfaitement l’efficacité des approches centrées sur le patient et la prévention. Les données probantes confirment que l’implication active des infirmières spécialisées dans le suivi à distance réduit les hospitalisations et améliore l’observance thérapeutique. Ce modèle devrait être standardisé au niveau national, et financé par les systèmes de sécurité sociale. La qualité de vie n’est pas un luxe : c’est un droit fondamental en santé.