Le foie est un organisme incroyablement résilient. Il peut absorber des coups, se réparer, et continuer à fonctionner même sous une pression énorme. Mais quand l’alcool entre en jeu, cette résilience a une limite. La maladie du foie alcoolique n’est pas un seul problème : c’est un processus progressif, silencieux, qui peut passer de l’accumulation de graisse à une destruction irréversible du foie - tout cela sans symptômes pendant des années. Et ce n’est pas une question de « boire trop » ou de « manquer de volonté ». C’est une maladie médicale, bien réelle, avec des étapes claires, des chiffres précis, et des chances de sauver sa vie… si on agit à temps.
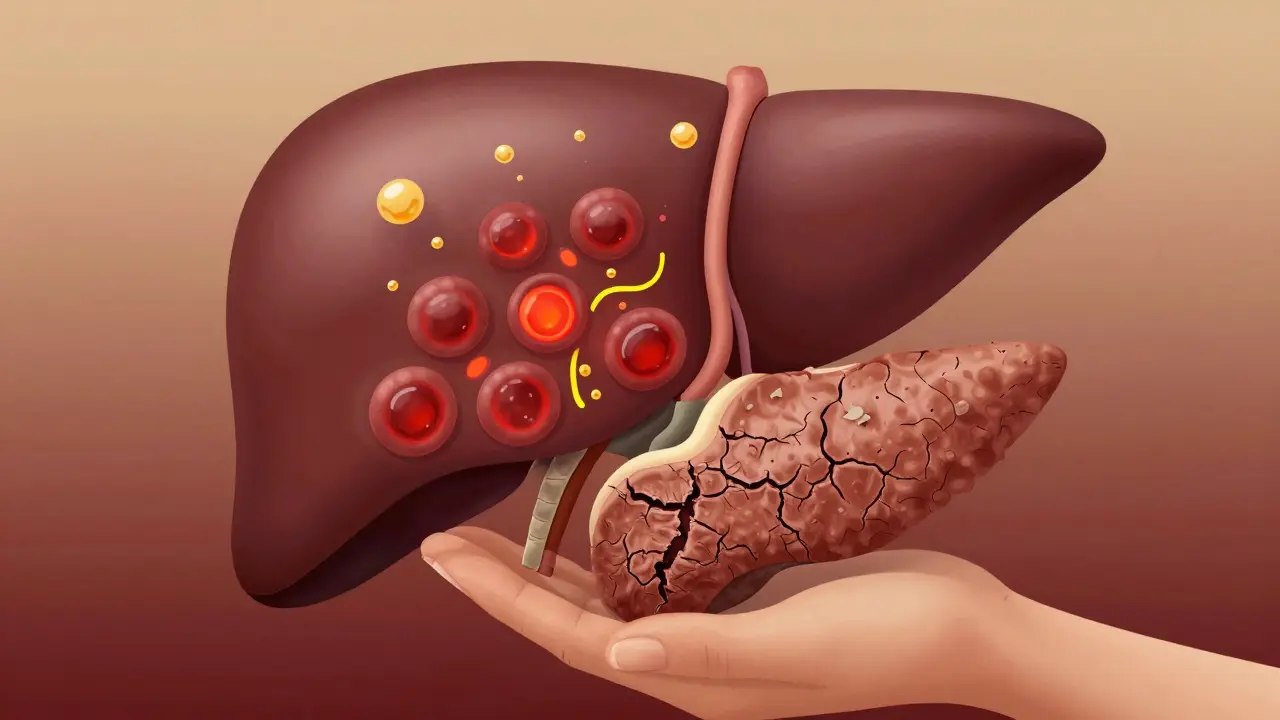
Étape 1 : La stéatose hépatique (foie gras alcoolique)
C’est la première étape, et la plus courante. Près de 90 % des personnes qui consomment plus de 3 verres d’alcool par jour développent une accumulation de graisse dans leur foie. Cela peut arriver en seulement 3 à 5 jours de consommation intense. Le foie ne peut plus traiter l’alcool correctement, et les graisses s’accumulent à l’intérieur des cellules. Pas de douleur. Pas de jaunisse. Pas de symptômes visibles. 95 % des gens ne savent même pas qu’ils sont concernés.
Les analyses de sang peuvent révéler un taux d’AST (aspartate aminotransférase) légèrement plus élevé que l’ALT (alanine aminotransférase), avec un ratio AST/ALT supérieur à 1,5. Ce n’est pas un diagnostic définitif, mais c’est un avertissement. La bonne nouvelle ? Cette étape est complètement réversible. Si vous arrêtez de boire pendant 4 à 6 semaines, jusqu’à 85 % des personnes voient leur foie retrouver une apparence normale. Aucun médicament n’est nécessaire. Juste l’abstinence. C’est la seule intervention qui compte à ce stade.
Étape 2 : L’hépatite alcoolique (maintenant appelée hépatite associée à l’alcool)
Si la consommation continue, la graisse ne suffit plus. Le foie commence à s’inflammer. C’est l’hépatite alcoolique. Elle survient chez environ 30 à 35 % des personnes qui continuent à boire lourdement pendant plusieurs années - généralement après 5 à 10 ans de consommation régulière de 60 à 80 grammes d’alcool par jour (soit 5 à 7 verres). Mais elle peut aussi apparaître brutalement après un épisode de binge drinking : plus de 100 grammes d’alcool en 24 heures, c’est-à-dire environ 8 verres en une seule soirée.
À ce stade, les symptômes apparaissent. La peau et les yeux deviennent jaunes (jaunisse). Le ventre gonfle à cause d’un excès de liquide (ascite). On se sent fatigué, nauséeux, fiévreux. Dans les cas graves, on peut développer une encéphalopathie hépatique : une confusion mentale, une somnolence, voire un coma. Le score de Maddrey (mDF) est utilisé pour évaluer la gravité. Un score supérieur à 32 signifie un risque de mort dans les 30 jours de 30 à 40 %. C’est une urgence médicale.
Le traitement ? L’abstinence absolue. C’est la base. Mais dans les cas sévères, on administre des corticoïdes comme la prednisolone (40 mg par jour). L’étude STOPAH a montré que cela réduit légèrement la mortalité à 28 jours - de 20,2 % à 17,6 %. Ce n’est pas une cure, mais une sauvegarde. Seulement 40 % des patients répondent bien. Et si vous continuez à boire ? La probabilité de développer une cirrhose dans les 5 ans augmente de 5 à 10 fois.
Étape 3 : La cirrhose alcoolique
La cirrhose est la phase finale, où le foie est recouvert de cicatrices. Plus de 75 % de son tissu normal a été remplacé par du tissu fibreux. C’est ce qu’on appelle la fibrose F4 selon le système Metavir. Elle touche 10 à 20 % des buveurs chroniques. Et contrairement à ce qu’on croit, ce n’est pas toujours une phrase finale.
Si vous arrêtez complètement de boire dès le diagnostic, vous avez une chance sur deux de stabiliser la maladie. Votre survie à 5 ans passe de 30 % à 70-90 %. C’est une transformation radicale. Mais si vous continuez à boire ? Votre espérance de vie tombe à 1,8 an en moyenne.
Les complications sont nombreuses et graves. Des varices dans l’œsophage peuvent se rompre et provoquer des saignements mortels (30 % de risque au cours de la vie). Des fluides s’accumulent dans le ventre (ascite). Le cerveau ne fonctionne plus correctement (encéphalopathie). Le rein peut se détériorer (syndrome hépato-rénal). Et le risque de cancer du foie (carcinome hépatocellulaire) augmente de 3 à 5 % par an.
Le seul traitement curatif, c’est la transplantation hépatique. Mais les centres exigent généralement 6 mois d’abstinence prouvée avant de vous mettre sur la liste. Et même après la greffe, 70 à 75 % des patients survivent encore 5 ans. Ce n’est pas une solution facile, mais c’est la seule qui offre une vraie seconde chance.

Qui est à risque ? Et pourquoi certaines personnes tombent malades plus vite
Les hommes représentent 60 à 70 % des cas. Mais les femmes développent une maladie du foie alcoolique avec beaucoup moins d’alcool. Pourquoi ? Parce que leur corps métabolise l’alcool différemment : moins d’enzyme pour le dégrader, plus de graisse dans le foie à concentration équivalente. Une femme qui boit 40 grammes d’alcool par jour (3 verres) a un risque 2 à 3 fois plus élevé qu’un homme qui boit la même quantité.
La génétique joue aussi un rôle. Des variations dans les gènes PNPLA3 et TM6SF2 rendent certaines personnes plus vulnérables. Le surpoids, le diabète, ou une hépatite virale (B ou C) en plus de l’alcool accélèrent la destruction du foie. Même une consommation modérée (20-40 g/jour) peut faire progresser la fibrose chez les personnes déjà atteintes d’un foie gras non alcoolique.
Et ce n’est pas seulement une question de quantité. C’est aussi une question de contexte. Les personnes issues des milieux à faible revenu ont un risque 3,2 fois plus élevé. Les jeunes adultes de 25 à 34 ans voient leurs hospitalisations pour maladie du foie alcoolique augmenter de 65 % depuis 2010. Les femmes de cette tranche d’âge sont particulièrement touchées.
Comment savoir si vous êtes concerné ?
La plupart des gens ne savent pas qu’ils ont un problème avant d’être hospitalisés pour une jaunisse ou un saignement. C’est tragique, mais courant. Dans une enquête du British Liver Trust, 42 % des patients ont déclaré : « Je ne savais pas que mon alcool endommageait mon foie jusqu’à ce que je sois jaune. »
Voici ce que vous pouvez faire :
- Si vous buvez plus de 3 verres par jour, demandez une échographie du foie ou un FibroScan (élastographie transitoire). C’est un test rapide, indolore, qui détecte la fibrose avec 85-90 % de précision - sans biopsie.
- Exigez une analyse de sang : AST, ALT, GGT, bilirubine. Un AST plus élevé que l’ALT est un signe d’alerte.
- Si vous avez déjà eu une stéatose, un suivi annuel est indispensable. La maladie progresse souvent sans symptômes.
Ne vous fiez pas à la sensation de « bien-être » ou à l’absence de douleur. Le foie ne crie pas. Il meurt en silence.

Et après l’abstinence ? Ce qui se passe réellement
Les histoires de réussite sont là. Un homme de 38 ans, diagnostiqué avec une stéatose, arrête de boire, perd 12 kg, et 6 mois plus tard, ses enzymes hépatiques sont normales. Un autre, atteint d’hépatite sévère, suit un traitement par corticoïdes, arrête l’alcool, et vit encore 15 ans après son diagnostic.
Les échecs ? Ils sont presque toujours les mêmes : « J’ai arrêté pendant un mois, puis j’ai repris. » « J’ai pensé que j’avais assez souffert. » « Je ne voulais pas admettre que c’était à cause de l’alcool. »
Les données le prouvent : ceux qui arrêtent dans les 6 mois après un diagnostic de stéatose ont 80 % de chances de récupérer complètement. Ceux qui attendent plus d’un an n’ont plus que 35 % de chances. Le temps est votre allié - ou votre ennemi.
Les nouvelles thérapies arrivent. Des essais sur la transplantation de microbiote fécal ont montré une amélioration de 40 % de la survie à 90 jours. Des médicaments comme l’emricasan réduisent la mortalité de 15 %. Mais aucun ne remplace l’abstinence. Aucun.
La stigmatisation : le plus grand obstacle
Un patient sur deux souffre de jugement. Des médecins lui disent : « C’est de votre faute. » Des proches lui disent : « Tu n’as qu’à arrêter. » Ce n’est pas de la compassion. C’est de la négligence médicale. La maladie du foie alcoolique n’est pas une punition. C’est une maladie chronique, comme le diabète ou l’hypertension. Elle a des causes biologiques, des traitements, et des chances de guérison - si on la traite comme une maladie, et pas comme un échec moral.
Les centres qui combinent soins hépatologiques et prise en charge de la dépendance atteignent un taux d’abstinence de 65 % à un an. Ceux qui ne le font pas ? 35 %. La différence ? La compassion. La coordination. La reconnaissance que l’alcool n’est pas seulement un choix, mais souvent une dépendance.
Si vous ou quelqu’un que vous aimez est concerné, ne perdez pas de temps à vous sentir coupable. Perdez du temps à agir. Votre foie n’a pas besoin d’excuses. Il a besoin d’arrêt.





Alain Sauvage
janvier 2, 2026 AT 23:56J’ai jamais vu un article aussi clair sur la maladie du foie alcoolique. J’ai un pote qui boit 3 verres par jour depuis 10 ans et il pense que c’est normal parce qu’il n’a pas de douleur. Je vais lui envoyer ça directement. Le fait que la stéatose soit réversible en 6 semaines, c’est fou. On devrait en parler plus dans les cabinets médicaux.
Nicole Frie
janvier 3, 2026 AT 16:42Oh bah bien sûr, c’est pas de sa faute s’il a bu 10 ans pour finir avec un foie en morceaux. Comme si l’alcool était un virus qui s’attrape par hasard. 😏
vincent PLUTA
janvier 4, 2026 AT 08:03Je suis médecin hépatologue depuis 22 ans. Ce que cet article dit est exact à 100%. Mais ce qui me déchire le cœur, c’est que les gens attendent la jaunisse pour agir. J’ai eu une patiente de 34 ans, mère de deux enfants, qui a arrêté après un saignement œsophagien. Aujourd’hui, elle a 49 ans, son foie est stabilisé, et elle dirige un groupe de soutien. L’abstinence, c’est pas une punition, c’est un acte d’amour. Pour soi. Pour les autres. Pour la vie.
Les corticoïdes ? Ils aident, mais c’est comme mettre un pansement sur une artère sectionnée. La seule vraie guérison, c’est l’arrêt total. Et oui, c’est dur. Mais c’est possible. J’ai vu des miracles. Pas avec des médicaments. Avec du courage.
Et pour ceux qui disent « j’ai arrêté, puis j’ai repris » : c’est pas un échec. C’est une étape. Le foie ne juge pas. Il attend juste que tu reviennes.
andreas klucker
janvier 4, 2026 AT 15:14La progression de la maladie est bien documentée mais le ratio AST/ALT >1.5 est un marqueur sensible mais non spécifique. Les comorbidités comme le NASH ou l’hépatite C faussent ce ratio. La FibroScan est plus fiable que les enzymes mais son accessibilité reste inégale en zone rurale. L’abstinence reste gold standard mais les outils de gestion de la dépendance sont sous-financés. La stigmatisation freine le dépistage précoce. La transplantation est efficace mais les critères d’éligibilité sont trop rigides. Il faut un modèle intégré.
Myriam Muñoz Marfil
janvier 5, 2026 AT 12:41ARRÊTEZ DE BOIRE. PAS DEMAIN. PAS APRÈS LES FÊTES. MAINTENANT. VOTRE FOIE N’A PAS BESOIN D’EXCUSES. IL A BESOIN DE VOUS. VOUS ÊTES CAPABLE. JE VOUS CROIS. JE VOUS SOUTIENS. VOUS N’ÊTES PAS SEUL. VOUS MÉRITEZ VOTRE VIE.
Brittany Pierre
janvier 6, 2026 AT 03:46Je suis une ex-buveuse. J’ai eu une hépatite sévère à 31 ans. J’ai fait 6 mois d’hôpital. J’ai perdu 20 kg. J’ai eu des hallucinations. J’ai cru que j’allais mourir. Et j’ai arrêté. Pas parce que j’étais forte. Parce que j’avais peur. Aujourd’hui j’ai 37 ans. Mon foie est normal. Je fais du yoga. J’ai un chien. Je suis heureuse. Et je vous dis : si j’ai pu le faire, TOI aussi. Même si t’as bu 10 ans. Même si t’as peur. Même si t’as honte. ARRÊTE. C’est le seul médicament qui marche. Je t’aime. 💪❤️
Valentin PEROUZE
janvier 7, 2026 AT 11:44Et si c’était une manipulation des labos pharmaceutiques ? Tu te rends compte que tous les médicaments cités sont fabriqués par des géants de la santé ? Et que la transplantation est un business de 3 milliards par an en Europe ? Et que les centres de désintox ne reçoivent pas un centime ? L’abstinence est le seul traitement gratuit. Qui a intérêt à ce qu’on parle de ça ? Pas les pharmas. Pas les hôpitaux. Alors pourquoi cet article est-il si populaire ? Qui l’a financé ?
Joanna Magloire
janvier 8, 2026 AT 06:27Je viens de lire ça en pleine nuit. J’ai 32 ans. Je bois un peu trop. Je me suis dit : ‘c’est pas grave’. Maintenant j’ai peur. Je vais voir un docteur la semaine prochaine. Merci pour cet article. 🙏
Raphael paris
janvier 9, 2026 AT 10:11Et alors ?